- How To Get Pregnant
- Infertility
- Pregnancy Week by Week
- Second Pregnancy
- Giving Birth
- Post Pregnancy
- Breastfeeding
- Development
- Browse Names
- Play & Activities
- Coloring Pages
- Food & Nutrition
- Health & Fitness
- Style & Beauty Care
- Collaborations
- New Parents
- Single Parenting
- Relationships
- Baby Eye Color Calculator
- Online Pregnancy Test
- Chinese Gender Predictor
- Implantation Calculator
- hCG Calculator
- Period Calculator
- ovulation calculator
- pregnancy due date calculator
- Child Height Predictor
- Pregnancy Weight Gain Calculator
- Breast Milk Calculator
- Child Growth Percentile Calculator
- Baby Cost Calculator
- BMI Calculator For Kids & Teens
- Contraction Calculator
- Immunization Scheduler and Chart
- C-Section Checklist
- Online Twin Pregnancy Quiz
- Numerology calculator
- Child Blood Type Calculator
- Nakshatra Calculator
- Diaper Bag Checklist
- Baby Name Combiner
Home • हिंदी • गर्भावस्था
MomJunction believes in providing reliable, research-backed information to you. As per our strong editorial policy requirements, we base our health articles on references (citations) taken from authority sites, international journals, and research studies. However, if you find any incongruencies, feel free to write to us .

क्या ब्रीच स्थिति (गर्भ में बच्चा उल्टा होना) में सामान्य प्रसव संभव है? | Ulta Bacha (Breech Baby) Normal Delivery

विनिता पंगेनी ने एचएनबी गढ़वाल विश्वविद्यालय से मास कॉम्युनिकेशन में मास्टर डिग्री हासिल की है। इन्होंने सबसे पहले एक कॉपी राइटर, उसके बाद पत्रकार, फिर संपादक के रूप में विभन्न मीडिया कंपनियों में कार... read full bio

प्रेगनेंसी के दौरान अधिकतर गर्भवतियों के मन में यह सवाल जरूर आता है कि उनकी नॉर्मल डिलीवरी होगी या सीजेरियन। वहीं, गर्भावस्था के दौरान अगर सब कुछ सही होता है, तो डॉक्टर महिला की नॉर्मल डिलीवरी को ही प्राथमिकता देते हैं। फिर भी कुछ परिस्थितियां ऐसी पैदा हो जाती है, जिसमें न चाहते हुए भी सी-सेक्शन का निर्णय लेना पड़ता है। ऐसी ही एक स्थिति ब्रीच प्रेगनेंसी (पेट में बच्चा उल्टा होना) है। मॉमजंक्शन के इस लेख में हम पेट में बच्चा उल्टा होने की स्थिति के बारे में ज्यादा से ज्यादा जानकारी देने की कोशिश कर रहे हैं। इसलिए, आप यह लेख अंत तक जरूर पढ़ें।
हम लेख की शुरुआत ब्रीच डिलीवरी के बारे में विस्तृत जानकारी के साथ करते हैं।
ब्रीच डिलीवरी का क्या मतलब होता है?
गर्भावस्था के दौरान गर्भ में शिशु की सबसे अच्छी पोजिशन वो होती है, जब शिशु का सिर नीचे की ओर होता है। इसे सामान्य प्रसव के लिए शिशु की सबसे सुरक्षित अवस्था माना जाता है। इससे प्रसव के दौरान किसी तरह की मुश्किल का जोखिम भी कम हो सकता है। वहीं, जब शिशु की इस पोजिशन में कुछ गड़बड़ या बदलाव होता है, तो उसे ब्रीच कहते हैं। आसान शब्दों में समझा जाए, तो गर्भ में बच्चे की पोजिशन उल्टी होने यानी पैर नीचे की तरफ होने को ब्रीच डिलीवरी कहते हैं (1) (2) ।
आगे लेख में जानिए इसके प्रकार के बारे में।
ब्रीच स्थिति (पेट में बच्चा उल्टा होने) के प्रकार
ब्रीच स्थिति तीन प्रकार के होती है, जो निम्न रूप से है (1) (3) :
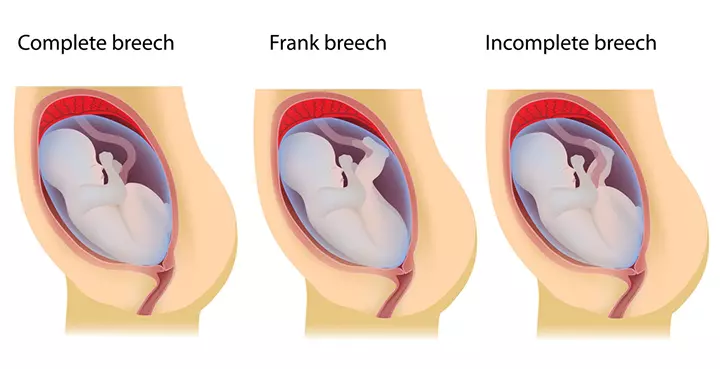
Image: Shutterstock
- कंपलीट ब्रीच – इसमें बच्चे के दोनों घुटने मुड़े होते हैं और बच्चे के कूल्हे प्रसव नलिका के पास होते हैं। यह पोजिशन ऐसी होती है, जैसे शिशु गर्भ में बैठा हो।
- फ्रैंक ब्रीच – इसमें भी बच्चे के कूल्हे प्रसव नलिका के पास होते हैं, लेकिन बच्चे के पैर ऊपर सिर की तरफ फैले हुए होते हैं।
- इनकंपलीट ब्रीच – इसमें बच्चे के कूल्हे और एक पैर मां के गर्भाशय ग्रीवा के पास होता है और एक पैर ऊपर सिर की तरफ होता है।
नोट : इन तीनों ब्रीच स्थिति के प्रकार में एक बात समान है कि तीनों में शिशु का सिर ऊपर की तरफ और कूल्हे गर्भाशय ग्रीवा के पास होते हैं।
आगे जानते हैं ब्रीच बेबी होने के लक्षणों के बारे में।
गर्भ में बच्चा उल्टा होने के लक्षण
अधिकांश बच्चे गर्भावस्था के आखिरी महीने तक जन्म के लिए तैयार यानी सिर-नीचे की स्थिति में आ जाते हैं। डॉक्टर इसे ‘वर्टेक्स’ (vertex) या ‘सेफेलिक’ (cephalic) स्थिति कहते हैं। गर्भावस्था के 35-36वें सप्ताह के पहले तक शिशु का ब्रीच पोजिशन में होना सामान्य है और जैसे-जैसे प्रसव का वक्त निकट आता है, शिशु धीरे-धीरे सेफेलिक स्थिति में आ जाता है।
असल में गर्भवती को ब्रीच बेबी के लक्षण पता नहीं चल पाते हैं। सिर्फ डॉक्टर ही इसका पता लगा पाते हैं। जब गर्भवती दूसरी और तीसरी तिमाही में जांच के लिए जाती हैं, तो डॉक्टर उसके पेट को छूकर जांच करते हैं, जिसे एब्डोमिनल पालपेशन (abdominal palpation) कहा जाता है।
35-36वें सप्ताह में डॉक्टर गर्भवती के पेट को छूकर जांच करते हैं कि शिशु प्रसव के लिए सेफेलिक पोजिशन में आया है या नहीं। अगर उन्हें संदेह होता है कि बच्चा ब्रीच स्थिति में है, तो वो अल्ट्रासाउंड स्कैन की सलाह दे सकते हैं, ताकि गर्भ में बच्चे की पोजिशन की पुष्टि कर सके (4) ।
लेख के इस भाग में जानिए उल्टा बच्चा होने के कारण।
गर्भ में बच्चा उल्टा होने के कारण
गर्भ में बच्चा उल्टा होने के कारण निम्न प्रकार से हो सकते हैं (1) (4) ।
- अगर गर्भाशय का आकार असामान्य हो।
- पॉलिहाइड्रेमनियोस यानी अधिक एमनियोटिक द्रव हो।
- अगर गर्भ में जुड़वां बच्चे हों।
- प्लेसेंटा प्रिविया (जब प्लेसेंटा गर्भाशय की दीवार के निचले हिस्से पर होता है, तो गर्भाशय ग्रीवा में बाधा हो सकती है)
आगे जानिए प्रेगनेंसी में बच्चा उल्टा होने का पता कैसे लगाया जा सकता है।
प्रेगनेंसी में बच्चा उल्टा होने का निदान
जैसा कि लेख में ऊपर जानकारी दी गई है कि ब्रीच बेबी के बारे में डॉक्टर गर्भवती के पेट को छूकर पता लगाते हैं। इसकी पुष्टि करने के लिए डॉक्टर महिला का अल्ट्रासाउंड स्कैन कर सकते हैं (4) ।
आगे जानिए बच्चा उल्टा होने से होने वाली जटिलताओं के बारे में।
पेट में बच्चा उल्टा होने की जटिलताएं
गर्भावस्था के दौरान पेट में बच्चा उल्टा होने से कुछ समस्याएं हो सकती हैं, जो इस प्रकार हैं (5) (6) :
- ब्रीच डिलीवरी की जटिलताओं की बात की जाए, तो इसमें प्रोलैप्स गर्भनाल (prolapsed umbilical cord) सामान्य है। यह तब होता है, जब गर्भनाल का कुछ हिस्सा शिशु के निकलने से पहले गर्भाशय ग्रीवा से नीचे फिसल जाता है। इस कारण बच्चे तक रक्त प्रवाह में कमी हो सकती है। ऐसे में आपातकालीन सी-सेक्शन की जरूरत हो सकती है।
- इसके अलावा, ब्रीच डिलीवरी में शिशु में स्वास्थ्य समस्या या शिशु की जान को भी खतरा हो सकता है।
लेख के इस भाग में हम गर्भ में शिशु को सही पोजिशन में लाने के बारे में जानकारी देने की कोशिश कर रहे हैं।
बच्चे को पेट में पलटने या सही स्थिति में लाने के लिए क्या करें? | pet me baby ulta ho to kya kare
अगर शिशु 36 या 37वें सप्ताह तक गर्भ में अपनी सही पोजिशन में नहीं आता है, तो डॉक्टर एक्सटर्नल सेफालिक वर्शन (External Cephalic Version- ECV) तकनीक का सहारा ले सकते हैं। यह डॉक्टर द्वारा की जाने वाली प्रक्रिया है। इस प्रक्रिया के पहले डॉक्टर गर्भवती को कुछ दवाइयां या इंजेक्शन दे सकते हैं, जिससे गर्भाशय की मांसपेशियों को आराम मिले और यह प्रक्रिया आसानी से हो सके।
इसमें डॉक्टर अल्ट्रासाउंड के जरिए गर्भ में शिशु की पोजिशन का ध्यान रखते हुए धीरे-धीरे गर्भवती के पेट को दबाते रहते हैं, ताकि शिशु सही पोजिशन में आ सके। इसके साथ ही प्रक्रिया के दौरान डॉक्टर शिशु की दिल की धड़कन पर भी ध्यान देते रहते हैं। ज्यादातर मामलों में यह प्रक्रिया सफल ही रहती है। खासतौर पर तब जब इस प्रक्रिया को गर्भावस्था के 35 से 37वें सप्ताह के भीतर किया जाए। इस समय शिशु थोड़ा छोटा होता है और बच्चे के चारों ओर सबसे अधिक द्रव्य होता है (1) । यह हम स्पष्ट कर दें कि आधुनिक मेडिकल ट्रीटमेंट में इस प्रक्रिया का उपयोग धीरे-धीरे कम हो रहा है।
अब सवाल यह उठता है कि गर्भवती डॉक्टर के पास कब जाएं। लेख के अगले भाग में हम इस बारे में ही जानकारी देने की कोशिश करेंगे।
डॉक्टर के पास कब जाएं
जब जांच या अल्ट्रासाउंड के बाद यह पता चलता है कि पेट में बच्चे की पोजिशन उल्टी है, तो हो सकता है डॉक्टर महिला की स्थिति के अनुसार आगे की प्रक्रिया के बारे में बताए। अगर उन्हें ECV तकनीक अपनानी है या सी-सेक्शन करना है, तो वो उसके लिए एक निर्धारित तिथि बताते हैं। वहीं, इस बीच अगर महिला को गर्भ में शिशु की हलचल में थोड़ी कमी महसूस हो या महिला को चिंता या अवसाद की स्थिति में हो, तो डॉक्टर से राय-परामर्श लें। इसके अलावा, अगर गर्भवती को लगे कि उनकी पानी की थैली फट चुकी है यानी उन्हें द्रव्य का रिसाव महसूस हो, तो बिना देर करते हुए डॉक्टर से संपर्क करें।
अक्सर पूछे जाने वाले सवाल
क्या ब्रीच स्थिति में सामान्य प्रसव संभव है | ulta bacha normal delivery.
जैसा कि हमने जानकारी दी है कि अगर पेट में बच्चा उल्टा होने की बात समय पर पता चलती है, तो डॉक्टर एक्सटर्नल सेफालिक वर्शन (ECV) तकनीक से शिशु को सही पोजिशन में लाने की कोशिश करते हैं। अगर यह प्रक्रिया सफल हो जाए, तो नॉर्मल डिलीवरी की जा सकती है। हालांकि, अगर प्लेसेंटा की पोजिशन या शिशु के आकार में वृद्धि हो गई हो, तो डॉक्टर एक्सटर्नल सेफालिक वर्शन तकनीक नहीं करते हैं (7) । डॉक्टर सीधे सी-सेक्शन की सलाह दे सकते हैं, क्योंकि नॉर्मल डिलीवरी में शिशु को खतरा हो सकता है (1) । इसलिए, सामान्य प्रसव या सी-सेक्शन कराना पूरी तरह गर्भवती और गर्भ में शिशु की पोजिशन पर निर्भर करता है।
ब्रीच बेबी डिलिवरी कैसे की जाती है? | ulta bacha delivery
अगर एक्सटर्नल सेफालिक वर्शन (ECV) तकनीक की गुंजाइश न रहे या इसके बाद भी शिशु ब्रीच पोजिशन में ही रहे, तो डॉक्टर सी-सेक्शन करने की सलाह दे सकते हैं (1) । सी-सेक्शन में डॉक्टर गर्भवती के पेट और गर्भाशय में चीरा लगाकर बच्चे की डिलीवरी करते हैं (8) ।
1. Breech Birth by Medlineplus 2. Medical terms and definitions during pregnancy and birth by Better Health 3. Breech – series—Types of breech presentation by Medlineplus 4. Breech Pregnancy by Pregnancy birth & baby 5. Breech – series—Complications of breech by Medlineplus 6. Labor and birth by Womenshealth 7. Breech presentation and turning the baby by Department of health 8. What is a C-section? by NIH

- MEDBYTES A-Z
- MEDTALKS FOR DOCTORS
- HEALTH NEWS
- LOGIN | SIGNUP
- MEDTALKS TV

ब्रीच बेबी क्या होता है? कारण, लक्षण और इलाज | Breech Baby in Hindi
ब्रीच बेबी क्या होता है ? What is breech baby?
ब्रीच बेबी , या ब्रीच जन्म (breech birth) का सीधा अर्थ है “गर्भ में उल्टा बच्चा” या “पेट में बच्चे की स्थिति सामान्य से अलग होगा”। यह तब होता है , जब आपके बच्चे के पैर या नितंब पहले आपकी योनि से बाहर आने की स्थिति में होते हैं। आपके शिशु का सिर आपकी छाती के सबसे करीब है और इसका निचला भाग आपकी योनि के सबसे करीब हो। अधिकांश बच्चे स्वाभाविक रूप से हिलेंगे इसलिए उनका सिर जन्म के समय पहले योनि से बाहर आने के लिए स्थित होता है। प्रारंभिक गर्भावस्था में ब्रीच सामान्य है और अधिकांश बच्चे गर्भावस्था के 36 सप्ताह तक सिर की पहली स्थिति में आ जाते हैं। सिर की पहली स्थिति को शीर्ष प्रस्तुति ( top presentation ) कहा जाता है और यह जन्म के लिए सबसे सुरक्षित स्थिति है।
ब्रीच बेबी कितना आम है ? How common is breech baby?
इस बात की बहुत कम संभावना है कि आपका शिशु गर्भावस्था के 37 सप्ताह से पहले सिर की पहली स्थिति में नहीं आएगा। ब्रीच बच्चे या उलटे बच्चे सभी पूर्ण-कालिक गर्भधारण का लगभग 3% से 4% हिस्सा हैं।
शिशु किस प्रकार की ब्रीच स्थिति में हो सकता है ? What type of breech position can the baby be in?
ऐसी कई भ्रूण स्थितियाँ हैं जिनमें आपका शिशु मौजूद हो सकता है। आदर्श रूप से , आपका शिशु सिर के नीचे की ओर , आपकी पीठ की ओर , अपनी ठुड्डी को अपनी छाती से सटाकर रखता है।
ब्रीच शिशु (उलटे बच्चे) कुछ भिन्न अवस्थाओं में हो सकते हैं :-
1. फ्रैंक ब्रीच ( frank breech ) :- बच्चे के नितंब योनि कैनाल की ओर लक्षित होते हैं , जिसके पैर उसके शरीर के सामने सीधे और पैर उसके सिर के पास होते हैं।
2. पूर्ण ब्रीच ( full breach ) :- बच्चे के नितंब नीचे की ओर इशारा कर रहे हैं और दोनों कूल्हे और घुटने मुड़े हुए हैं (अपने नीचे मुड़े हुए हैं)।
3. फुटलिंग ब्रीच ( footling breach ) :- बच्चे के एक या दोनों पैर नीचे की ओर इशारा करते हैं और उनके शरीर के बाकी हिस्सों से पहले निकलेंगे।
4. अनुप्रस्थ लाई ( transverse lie ) :- यह ब्रीच प्रस्तुति का एक रूप है जहां आपका शिशु लंबवत के बजाय आपके गर्भाशय में क्षैतिज रूप से स्थित होता है। इससे उनका कंधा पहले योनि में प्रवेश करेगा।
ब्रीच बेबी गर्भावस्था को कैसे प्रभावित करता है ? How does breech baby affect pregnancy?
उलटे बच्चे से आपकी गर्भावस्था आमतौर पर प्रभावित नहीं होती है। अधिकांश ब्रीच बच्चे स्वस्थ पैदा होते हैं , हालांकि कुछ जन्म दोषों के लिए थोड़ा अधिक जोखिम होता है। आपके बच्चे की हरकतें थोड़ी अलग महसूस हो सकती हैं। आप अपने पेट में अपने बच्चे के लात मारने को महसूस करेंगी। आप अपनी पसलियों के करीब एक सख्त गांठ महसूस कर सकते हैं। यह आपके बच्चे का सिर है।
यदि आपने योनि प्रसव यानि सामान्य प्रसव ( vaginal delivery ) करवाना चाहती है, तो ब्रीच बेबी की वजह से इसमें बदलाव हो सकता है। जब आपका बच्चा ब्रीच होता है , तो योनि प्रसव जटिल और खतरनाक हो सकता है। आपका स्वास्थ्य सेवा प्रदाता योनि ब्रीच डिलीवरी का प्रयास करने में सहज महसूस कर सकता है , लेकिन ज्यादातर मामलों में , वे सिजेरियन जन्म (सी-सेक्शन) ( Cesarean birth (C-section) की सिफारिश करेंगे।
ब्रीच बेबी डिलीवरी को कैसे प्रभावित करता है ? How does breech baby affect delivery?
यदि आपका बच्चा गर्भावस्था के 36 सप्ताह के बाद ब्रीच स्थिति में आता है , तो आपके जन्म की योजना में बदलाव होने की संभावना है। चोट के जोखिम के कारण ब्रीच शिशु का योनि से जन्म लेना आमतौर पर असुरक्षित होता है। ज्यादातर मामलों में , नियोजित सी-सेक्शन (C-section) आपके बच्चे को जन्म देने का सबसे सुरक्षित तरीका है। कुछ स्वास्थ्य सेवा प्रदाता योनि ब्रीच जन्म के साथ सहज हो सकते हैं। कुछ मामलों में , अपने बच्चे को सिर नीचे की स्थिति में मोड़ना , जबकि वे अभी भी आपके गर्भाशय के अंदर हैं , एक विकल्प है। इस स्थिति में पहले बच्चे का सर बहार आता है।
आप कैसे बता सकते हैं कि आपका बच्चा ब्रीच है ? How can you tell if your baby is breech?
आप यह बताने में सक्षम हो सकती हैं कि क्या आपका शिशु ब्रीच है , खासकर यदि आपकी पिछली गर्भावस्थाएँ रही हैं जहाँ आपका शिशु पहले सिर पर था। जिन जगहों पर आप गांठ और लात महसूस करते हैं , वे संकेत कर सकते हैं कि आपका बच्चा ब्रीच है। अपने स्वास्थ्य सेवा प्रदाता को बताएं कि आप कहां हलचल महसूस करते हैं। वे आपके पेट को महसूस करेंगे या यह पुष्टि करने के लिए अल्ट्रासाउंड ( ultrasound ) करेंगे कि आपका बच्चा ब्रीच है।
बच्चे के ब्रीच होने के क्या कारण हैं? What are the causes of breech baby?
यह हमेशा ज्ञात नहीं होता है कि बच्चा ब्रीच क्यों होता है। इस स्थिति में योगदान देने वाले कुछ कारक हैं जो कि निम्नलिखित है :-
आप गुणकों (जुड़वाँ या अधिक) ( twins or more baby ) की उम्मीद कर रहे हैं। इससे प्रत्येक बच्चे के लिए सही स्थिति में आना कठिन हो जाता है।
बहुत अधिक या बहुत कम एमनियोटिक द्रव (too much or too little amniotic fluid) है।
1. गर्भाशय आकार में सामान्य नहीं है या फाइब्रॉएड जैसी असामान्य वृद्धि (uterus that is not normal in size or has an abnormal growth such as a fibroid) है। अधिकांश समय , गर्भाशय का आकार उल्टे नाशपाती के आकार का होता है। यदि इसका आकार अलग है , तो हो सकता है कि एक पूर्ण विकसित बच्चे के लिए स्थिति में आने के लिए पर्याप्त जगह न हो।
2. प्लेसेंटा गर्भाशय ग्रीवा के सभी या कुछ हिस्से को कवर करता ( placenta covers all or part of the cervix ) है। एक स्थिति जिसे प्लेसेंटा प्रीविया कहा जाता है)।
3. बच्चा अपरिपक्व ( immature baby ) है। इसका मतलब है कि उनका गर्भकाल 37 सप्ताह से कम का है और हो सकता है कि वे सिर की पहली स्थिति में न आए हों।
4. आपके शिशु में जन्म दोष ( birth defect ) है जिसके कारण वह सिर नीचे नहीं कर पाता है।
ब्रीच बेबी का निदान कैसे किया जाता है ? How is breech baby diagnosed?
आपका स्वास्थ्य सेवा प्रदाता यह बताने में सक्षम हो सकता है कि आपके पेट पर कुछ स्थानों पर हाथ रखकर आपका शिशु किस तरह का सामना कर रहा है। यह महसूस करके कि बच्चे का सिर , पीठ और नितंब कहाँ हैं , आमतौर पर यह पता लगाना संभव है कि बच्चे का कौन सा हिस्सा पहले योनि से बाहर आने के लिए तैयार है। बच्चे की स्थिति की पुष्टि करने के लिए एक अल्ट्रासाउंड का उपयोग किया जा सकता है।
ब्रीच बेबी का निदान कब किया जाता है ? When is breech baby diagnosed?
लगभग सभी बच्चे कभी न कभी ब्रीच होते हैं। जैसे-जैसे आपकी गर्भावस्था आगे बढ़ती है , आपका शिशु स्वाभाविक रूप से सिर नीचे की स्थिति में आ जाएगा - शायद 32 से 36 सप्ताह के बीच। आपका स्वास्थ्य सेवा प्रदाता आपके पेट को महसूस करेगा और यह निर्धारित करेगा कि आपका बच्चा कहाँ स्थित है। यह तीसरी तिमाही में आपकी अधिकांश नियुक्तियों के दौरान होगा। 37 सप्ताह के बाद , एक ब्रीच बच्चा आमतौर पर अपने आप चालू नहीं होता है। आपका स्वास्थ्य सेवा प्रदाता आपके साथ वितरण विकल्पों पर चर्चा करेगा।
ब्रीच बेबी के इलाज के लिए क्या विकल्प हैं ? What are the treatment options for breech baby?
यदि आपका बच्चा 37 सप्ताह की गर्भावस्था में ब्रीच है , तो आपका स्वास्थ्य सेवा प्रदाता निम्नलिखित कुछ कार्य कर सकता है :-
1. अपने बच्चे को अपने गर्भाशय में सिर-पहली स्थिति में मोड़ने की कोशिश करें।
2. सी-सेक्शन जन्म की योजना बनाएं।
3. योनि ब्रीच जन्म की योजना बनाएं।
ब्रीच बेबी होने की कुछ जटिलताएँ क्या हैं ? What are some complications of having a breech baby?
ब्रीच बेबी होने की जटिलताएं आमतौर पर तब तक नहीं होती हैं जब तक कि डिलीवरी का समय नहीं आ जाता है। कुछ ब्रीच शिशुओं को योनि के माध्यम से सुरक्षित रूप से पहुंचाया जा सकता है।
योनि ब्रीच जन्म का प्रयास करने के जोखिम निम्न हैं :-
1. आपके बच्चे के पैरों या बाहों में चोटें जैसे अव्यवस्थित या टूटी हुई हड्डियाँ।
2. गर्भनाल की समस्याएं ( umbilical cord problems )। प्रसव के दौरान गर्भनाल चपटी या मुड़ी हो सकती है। यह ऑक्सीजन की कमी के कारण तंत्रिका या मस्तिष्क को नुकसान पहुंचा सकता है।
यदि मेरी ब्रीच है तो क्या मेरा डॉक्टर मेरे बच्चे को पलटने की कोशिश करेगा ? Will my doctor try to turn my baby if I'm breech?
यदि आपका बच्चा ब्रीच है , तो आपका स्वास्थ्य सेवा प्रदाता आपके बच्चे को मोड़ने पर विचार कर सकता है ताकि आपकी योनि से डिलीवरी हो सके। कुछ मामलों में , अपने बच्चे को करवट लेने की कोशिश करना सुरक्षित नहीं हो सकता है या जोखिम लाभ से अधिक हो सकता है।
यदि आपके पास निम्न में से कोई भी है तो अपने बच्चे को पलटना सुरक्षित नहीं हो सकता है :-
1. आपकी योनि से रक्तस्राव ( vaginal bleeding )।
2. प्लेसेंटा प्रेविया ( placenta previa )। यह तब होता है जब आपका प्लेसेंटा आपके गर्भाशय ग्रीवा के सभी या कुछ हिस्से को कवर करता है।
3. एक गैर-प्रतिक्रियाशील गैर-तनाव परीक्षण ( non-reactive non-stress test )।
4. एक असामान्य रूप से छोटा बच्चा।
5. एमनियोटिक द्रव का निम्न स्तर।
6. कम या उच्च भ्रूण हृदय गति ( low or high fetal heart rate )।
7. झिल्लियों का समय से पहले टूटना ( premature rupture of membranes )।
8. जुड़वाँ या गुणक।
ब्रीच बेबी को टर्न करने के लिए इस्तेमाल की जाने वाली सबसे आम विधि को एक्सटर्नल सेफेलिक वर्जन ( External Cephalic Version (ECV) कहा जाता है। यह आपके स्वास्थ्य सेवा प्रदाता द्वारा गर्भावस्था के 37 सप्ताह के आसपास किया जाता है। यह प्रक्रिया किसी आपात स्थिति में अस्पताल में ही की जाती है। इसमें आपके पेट पर हाथ रखना और आपके बच्चे को सिर से नीचे की स्थिति में लाने के लिए दबाव डालना शामिल है , जबकि आपका बच्चा अभी भी आपके गर्भाशय में है। यह लगभग 65% प्रभावी है और इसमें कुछ जोखिम हैं।
मेरे ब्रीच बेबी को मोड़ने के जोखिम क्या हैं ? What are the risks of turning my breech baby?
एक्सटर्नल सेफेलिक वर्जन के जोखिमों में निम्नलिखित शामिल हैं :-
1. समय से पहले प्रसव।
2. एमनियोटिक थैली का समय से पहले टूटना।
3. आपके या आपके बच्चे के लिए खून की कमी।
4. आपातकालीन सी-सेक्शन।
आपका शिशु वापस ब्रीच स्थिति में आ सकता है? Can Your Baby Go Back to Breech Position?
हालांकि इन जटिलताओं के होने का जोखिम कम है , कुछ स्वास्थ्य सेवा प्रदाता ब्रीच बेबी को फ्लिप करने की कोशिश नहीं करना पसंद करते हैं।
क्या मेरा ब्रीच बेबी अपने आप पलटेगा ? Will my breech baby turn on its own?
अधिकांश बच्चे पूर्ण अवधि (37 सप्ताह) तक पहुँचने से पहले सिर नीचे की स्थिति में आ जाते हैं। यदि आपका बच्चा इस समय भी ब्रीच स्थिति में है , तो आपका स्वास्थ्य सेवा प्रदाता यह निर्धारित करेगा कि क्या आप योनि से प्रसव करा सकते हैं या यदि आपको सी-सेक्शन की आवश्यकता होगी।
मैं अपने बच्चे को कैसे पलट सकती हूँ यदि वह ब्रीच है ? How can I turn my baby if it is breech?
कुछ महिलाएं अपने बच्चे को सिर की पहली स्थिति में लाने के लिए घरेलू तरीके आजमाएंगी। वे मदद कर सकते हैं , लेकिन इसका कोई वैज्ञानिक प्रमाण नहीं है कि वे काम करते हैं।
1. पुल की स्थिति ( bridge position ) :- अपने पैरों को मोड़कर और अपने पैरों को जमीन पर सपाट करके फर्श पर लेट जाएं। अपने कूल्हों और श्रोणि को पुल की स्थिति में उठाएं। इस स्थिति में 10 या 15 मिनट के लिए दिन में कई बार रुकें।
2. शिशु मुद्रा ( baby pose ) :- शिशु मुद्रा में 10 से 15 मिनट तक आराम करें। यह आपकी श्रोणि की मांसपेशियों और गर्भाशय को आराम देने में मदद कर सकता है। आप गतिविधि को बढ़ावा देने के लिए अपने हाथों और घुटनों पर आगे और पीछे झूल सकते हैं या अपने श्रोणि के साथ मंडलियां बना सकते हैं।
3. संगीत ( music ) :- अपने बच्चे को मुड़ने के लिए प्रोत्साहित करने के लिए हेडफ़ोन या स्पीकर को अपने गर्भाशय के नीचे रखें।
4. तापमान ( temperature ) :- अपने पेट के ऊपर जहां आपके बच्चे का सिर है वहां कुछ ठंडा रखने की कोशिश करें। फिर , अपने पेट के निचले हिस्से में कुछ गर्म रखें।
एक काइरोप्रैक्टिक तकनीक , जिसे वेबस्टर तकनीक कहा जाता है , आपके गर्भाशय को शिथिल करने में भी मदद कर सकती है। कुछ डॉक्टर एक्यूपंक्चर की भी सलाह देते हैं। इन दोनों तकनीकों को एक पेशेवर द्वारा किए जाने की आवश्यकता है जिसे आपके स्वास्थ्य सेवा प्रदाता ने सुझाया है।
मैं ब्रीच बेबी होने के अपने जोखिम को कैसे कम कर सकता हूँ ? How can I reduce my risk of having a breech baby?
ऐसा कुछ भी नहीं है जिससे आप अपने बच्चे को ब्रीच स्थिति में होने से रोक सकें। यदि आपका शिशु ब्रीच स्थिति में है , तो ऐसा इसलिए नहीं है क्योंकि आपने कुछ गलत किया है।
ध्यान दें, कोई भी दवा बिना डॉक्टर की सलाह के न लें। सेल्फ मेडिकेशन जानलेवा है और इससे गंभीर चिकित्सीय स्थितियां उत्पन्न हो सकती हैं।
Please login to comment on this article

Medtalks is India's fastest growing Healthcare Learning and Patient Education Platform designed and developed to help doctors and other medical professionals to cater educational and training needs and to discover, discuss and learn the latest and best practices across 100+ medical specialties. Also find India Healthcare Latest Health News & Updates on the India Healthcare at Medtalks
Quick Links
Useful links, connect with us.
- En - English
- यौन स्वास्थ्य
- स्व-मूल्यांकन
- कामेच्छा की कमी
- महिला स्वास्थ्य
- अनियमित पीरियड्स
- पीसीओएस और पीसीओडी
- बेहतर प्रजनन क्षमता
- पीरियड्स में ज्यादा ब्लीडिंग
- त्वचा की समस्या
- मुंहासों का इलाज
- फंगल इंफेक्शन
- बालों की समस्या
- बालों का विकास
- बालों में रूसी
- पुरानी बीमारी
- शुगर (डायबिटीज)
- अनिद्रा की समस्या
- तनाव और चिंता
- डॉक्टर से सलाह लें
- दवाइयाँ A-Z
- अस्पताल खोजें
- डॉक्टर खोजें
- हेल्थ टी.वी.
- वेब स्टोरीज
- घरेलू नुस्खे
- योग और फिटनेस
- बच्चों की सेहत
- बच्चों के नाम
- स्वस्थ भोजन
- स्वास्थ्य समाचार
- पशु स्वास्थ्य
- पुरुष स्वास्थ्य
- मेडिकल कैनबिस
- लॉग इन / साइन अप करें
- यौन समस्याएं
- बालों का विश्लेषण करें
- तनाव से राहत
99% बचत - मात्र 1 रु में खरीदें X
- गर्भ में बच्चे का उल्टा होना

गर्भ में बच्चे का उल्टा होना - Breech Position and Breech Birth in Hindi

- दूसरा महीना
- तीसरा महीना
- पांचवा महीना
- सातवा महीना
प्रेगनेंसी सप्ताह से ⇨
- प्रेग्नेंट होने का तरीका

गर्भावस्था में 3 से 4 फीसदी महिलाएं ब्रीच प्रेग्नेंसी (ब्रीच बर्थ) की स्थिति से ग्रस्त होती हैं। इसका मतलब गर्भ में शिशु की स्थिति बदलने से है। गर्भ में शिशु के पोजीशन बदलने के लिए पर्याप्त जगह होती है। गर्भावस्था के 36 सप्ताह तक, अधिकांश बच्चों का सिर नीचे की ओर आ जाता है और इसे जन्म के लिए सामान्य और सबसे सुरक्षित स्थिति माना जाता है। लेकिन 100 में से 4 मामलों में, शिशु का सिर नीचे की ओर नहीं आता है। इसकी बजाय बच्चा ब्रीच पोजीशन में रहता है। ब्रीच पोजीशन में शिशु की डिलीवरी सी-सेक्शन से ही की जाती है। सी-सेक्शन को सिजेरियन डिलीवरी के रूप में भी जाना जाता है, इसमें नॉर्मल डिलीवरी की बजाय सर्जरी की मदद ली जाती है।
उल्टे बच्चे के प्रकार - Pet me baccha ulta hone ke prakar
गर्भ में बच्चे के उल्टा होने के लक्षण - pet me baccha ulta hone ke lakshan, गर्भ में बच्चा उल्टा होने के कारण - pet me bachcha ulta kyu ho jata hai, प्रेगनेंसी में बच्चा उल्टा हो तो क्या करें - pet me baccha ulta ho to kya karna chahiye, उल्टा बच्चा कैसे पैदा किया जाता है - ulte bache ki delivery kaise hoti hai, उल्टे बच्चे की डिलीवरी नार्मल होती है - ulte bache ki normal delivery ho sakti hai, क्या गर्भ में उल्टे बच्चे को सीधा कर सकते हैं - ulta bacha sidha karne ka tarika, उल्टा बच्चा सीधा करने का इलाज - pet mein bachcha ulta ho to sidha kaise kare.
ब्रीच प्रेग्नेंसी मुख्यता तीन प्रकार की हो सकती है :
- फ्रैंक ब्रीच जब बच्चे का सिर और उसके दोनों पैर ऊपर की ओर एवं कूल्हा नीचे की ओर रहता है।
- कंपलीट ब्रीच जब बच्चे के दोनों घुटने मुड़े होते हैं और उसके पैर और कूल्हे नीचे की ओर रहते हैं।
- फुटलिंग ब्रीच जब बच्चा गर्भ में अपने पैरों को क्रॉस करके बैठा हुआ दिखाई देता है।

शिशु के ब्रीच पोजीशन में होने का एहसास मां को नहीं हो पाता है। लेकिन 36 या इससे अधिक सप्ताह की प्रेग्नेंसी होने पर अगर महिला को शिशु का सिर पेट के ऊपरी हिस्से में या फिर शिशु पेट के निचले हिस्से में किक (लात मारना) करता हुआ महसूस हो रहा है तो ऐसे में गर्भवती महिला को डॉक्टर से इस बारे में बात करनी चाहिए।
गर्भ में बच्चा उल्टा क्यों होता है? इसकी सटीक जानकारी डॉक्टरों को भी नहीं है, लेकिन अमेरिकन प्रेग्नेंसी एसोसिएशन के अनुसार, गर्भ में शिशु की असामान्य स्थिति में आने के कई अलग-अलग कारण हो सकते हैं, जैसे कि :
- अगर कोई महिला कई बार गर्भधारण कर चुकी हो
- जुड़वा बच्चे होने पर
- अगर किसी महिला ने पहले प्रीमैच्योर बेबी (नौ महीने से पहले) को जन्म दिया हो
- यदि गर्भाशय में बहुत अधिक या बहुत कम मात्रा में एमनियोटिक द्रव हो। इसका मतलब है कि गर्भ में शिशु के पास घूमने के लिए ज्यादा जगह है या फिर पर्याप्त जगह नहीं है। एमनियोटिक द्रव गर्भ में शिशु को सुरक्षित रखने में मदद करता है।
- यदि किसी महिला के गर्भाशय का आकार असामान्य हो या कोई अन्य जटिलता हो जैसे कि गर्भाशय में रसौली
- प्लेसेंटा प्रिविआ की स्थिति में भी ब्रीच बेबी हो सकता है। प्लेसेंटा गर्भावस्था के दौरान गर्भाशय की परत के अंदर बढ़ता है। यह गर्भ में पल रहे शिशु को ऑक्सीजन और पोषक तत्व की आपूर्ति करता है।
अगर बच्चा उल्टा हो तो क्या करना चाहिए? आम शब्दों में कहें तो तो बच्चे का पेट में उल्टा होना सामान्य बात है। जन्म का समय नजदीक आने से पहले इसमें बच्चे को खतरा भी नहीं होता। जन्म के समय बच्चे का उल्टा होना या बच्चे के उल्टी स्थिति में ही जन्म लेने में खतरा जरूर हो सकता है। ऐसी स्थिति में बच्चे के बर्थ कैनाल में फंसने की आशंका रहती है। इसके अलावा गर्भनाल के जरिए उसे मिलने वाली ऑक्सीजन के बंद होने का भी डर रहता है।

यदि बच्चा गर्भ में उल्टा हो तो उसका सुरक्षित जन्म एक बड़ा प्रश्न है। ऐसे में आमतौर पर डॉक्टर ऑपरेशन की सलाह देते हैं और आधुनिक चिकित्सा युग में उल्टे बच्चे ऑपरेशन के जरिए ही पैदा होते हैं। ऐसा नहीं है कि आधुनिक चकित्सा पद्वति के आने से पहले उल्टे बच्चे नहीं होते थे। उस दौर में वैद्य या दाई गर्भ में बच्चे के उल्टा होने के बावजूद घर पर ही सुरक्षित प्रसव कराते थे। हालांकि, उस समय भी उल्टे बच्चे का जन्म आसान नहीं होता था, लेकिन तब ऑपरेशन की नौबत नहीं आती थी।
साल 2000 में लांसेंट में छपी एक स्टडी (प्लैन्ड सीजेरियन सेक्शन वर्सेस प्लैन्ड वजाइनल बर्थ फॉर ब्रीच प्रजेंटेशन एट टर्म) के अनुसार 26 देशों की 2000 से ज्यादा महिलाओं पर रिसर्च के उद्देश्य से नजर रखी गई। इसमें पाया गया कि बच्चे के उल्टा होने पर साधारण प्रसव के मुकाबले ऑपरेशन ज्यादा सुरक्षित माध्यम है। ऐसे मामलों में ऑपरेशन के जरिए प्रसव में बच्चों की मृत्यु दर काफी कम थी। हालांकि, प्रसूता के लिए साधारण और ऑपरेशन दोनों ही तरह के प्रसव में जटिलताएं एक जैसी थीं।
प्रसूति और स्त्री रोग से संबंधित एक ब्रिटिश जर्नल के अनुसार बच्चे के गर्भ में उल्टा होने के बावजूद यदि कोई महिला ऑपरेशन की बजाय साधारण तरीके से बच्चे को जन्म देना चाहती है तो प्लानिंग करके सुरक्षित तरीके से ऐसा किया जा सकता है। इसके लिए उन्हें अच्छे प्रशिक्षित गयनोक्लॉजिस्ट की जरूरत होगी। ब्रिटिश जर्नल ने यह निष्कर्ष उसी अध्ययन से निकाला है, जिसके आधार पर लांसेंट ने ऑपरेशन के जरिए उल्टे बच्चे के जन्म को ज्यादा सुरक्षित माना है।
प्रसव का समय नजदीक आने के साथ जैसे ही डॉक्टर बताते हैं कि बच्चा उल्टा है तो कई तरह के ख्याल दिमाग में तैरने लगते हैं। डॉक्टर इस मामले में सुरक्षित रास्ता चुनते हैं और ऑपरेशन के जरिए बच्चे को पैदा करने की सलाह दंपति को दी जाती है। इस बीच एक प्रश्न हर ऐसे दंपति के जेहन में उठता होगा कि क्या बच्चे को गर्भ में सीधा कर सकते हैं? आश्चर्यजनक रूप इस प्रश्न का जवाब हां है। जी हां, गर्भ में उल्टा हो चुके बच्चे को सीधा किया जा सकता है। इसकी सफलता की दर इस बात पर निर्भर करती है कि किन वजहों से बच्चा गर्भ में उल्टा हुआ है। अगर कोई दंपति ऑपरेशन नहीं कराना चाहता तो सुरक्षित तरीके से ऐसे उपाय अपनाए जा सकते हैं। यहां ध्यान देने वाली बात ये है कि इस मामले में जिद नहीं पकड़नी चाहिए, अगर बच्चा सीधा नहीं हो पा रहा है और साधारण प्रसव में खतरा ज्यादा हो तो ऑपरेशन के जरिए घर में खुशियां ला सकते हैं।

कभी-कभी डॉक्टर 'एक्सटर्नल सीफेलिक वर्जन' का प्रयोग करके बच्चे के सिर को नीचे की ओर ला सकते हैं। इस स्थिति में आप डॉक्टर से भी कुछ ऐसी पोजीशन के बारे में पूछ सकती हैं जिन्हें घर पर कर के ही बच्चे की पोजीशन को ठीक किया जा सकता है। इसे पोस्टुरल मैनेजमेंट कहा जाता है। हालांकि, यह साबित करने के लिए कोई शोध नहीं किया गया है कि पोस्टुरल मैनेजमेंट हमेशा काम करता है या नहीं, लेकिन यह हानिकारक भी नहीं है। आपके मामले में ये काम कर सकता है।
ब्रीच प्रेग्नेंसी की स्थिति में निराशा और चिंता होना स्वाभाविक है, खासकर जब डॉक्टर के कोशिश करने के बावजूद शिशु की पोजीशन ठीक न हो पा रही हो। लेकिन आपको बता दें कि अधिकतर ब्रीच बेबी स्वस्थ होते हैं और जन्म के बाद उनमें किसी तरह की कोई समस्या नहीं आती है।
शहर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट खोजें
- बैंगलोर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- मुंबई के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- गाज़ियाबाद के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- चेन्नई के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- पुणे के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- दिल्ली के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- हैदराबाद के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- नई दिल्ली के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- ग्वालियर के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट
- गुडगाँव के ऑब्स्टट्रिशन एंड गयनेकोलॉजिस्ट

गर्भ में बच्चे का उल्टा होना के डॉक्टर

Dr Sujata Sinha
प्रसूति एवं स्त्री रोग 30 वर्षों का अनुभव.

Dr. Pratik Shikare
प्रसूति एवं स्त्री रोग 5 वर्षों का अनुभव.

Dr. Payal Bajaj
प्रसूति एवं स्त्री रोग 20 वर्षों का अनुभव.

प्रसूति एवं स्त्री रोग 3 वर्षों का अनुभव
- American Pregnancy Association [Internet]. Irving, Texas, USA; Breech Births
- MedlinePlus Medical Encyclopedia [Internet]. US National Library of Medicine. Bethesda. Maryland. USA; Breech - series—Types of breech presentation
- Michigan Medicine [internet]. University of Michigan. Breech Position and Breech Birth
- National Health Service [Internet]. UK; What happens if your baby is breech?
- National Childbirth Trust [Internet]. London. United Kingdom; Breech babies: what you need to know
- Wildschut, Hajo I.J. et al. The art of vaginal breech birth at term on all fours . Clin Case Rep. 2017 Feb; 5(2): 182–186. PMID: 28174647
- Eller, D.P. and VanDorsten, J.P. Breech Presentation . Curr Opin Obstet Gynecol , 5 (5), 664-8. PMID: 8241444
- Singh, Abha. et al. Delivery in Breech Presentation: The Decision Making . J Obstet Gynaecol India. 2012 Aug; 62(4): 401–405. PMID: 23904698
सम्बंधित लेख
पोस्ट टर्म प्रेगनेंसी

गर्भपात के कितने दिन बाद सेक...

गर्भनिरोधक गोलियों के नाम, प...
फॉल्स प्रेगनेंसी क्या है?
आईवीएफ में क्या खाना चाहिए, ...

बार-बार मिसकैरेज हो जाता है?...

An official website of the United States government
The .gov means it's official. Federal government websites often end in .gov or .mil. Before sharing sensitive information, make sure you're on a federal government site.
The site is secure. The https:// ensures that you are connecting to the official website and that any information you provide is encrypted and transmitted securely.
- Publications
- Account settings
- Browse Titles
NCBI Bookshelf. A service of the National Library of Medicine, National Institutes of Health.

- Management of breech presentation
Evidence review M
NICE Guideline, No. 201
National Guideline Alliance (UK) .
- Copyright and Permissions
Review question
What is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy?
Introduction
Breech presentation of the fetus in late pregnancy may result in prolonged or obstructed labour with resulting risks to both woman and fetus. Interventions to correct breech presentation (to cephalic) before labour and birth are important for the woman’s and the baby’s health. The aim of this review is to determine the most effective way of managing a breech presentation in late pregnancy.
Summary of the protocol
Please see Table 1 for a summary of the Population, Intervention, Comparison and Outcome (PICO) characteristics of this review.
Summary of the protocol (PICO table).
For further details see the review protocol in appendix A .
Methods and process
This evidence review was developed using the methods and process described in Developing NICE guidelines: the manual 2014 . Methods specific to this review question are described in the review protocol in appendix A .
Declarations of interest were recorded according to NICE’s conflicts of interest policy .
Clinical evidence
Included studies.
Thirty-six randomised controlled trials (RCTs) were identified for this review.
The included studies are summarised in Table 2 .
Three studies reported on external cephalic version (ECV) versus no intervention ( Dafallah 2004 , Hofmeyr 1983 , Rita 2011 ). One study reported on a 4-arm trial comparing acupuncture, sweeping of fetal membranes, acupuncture plus sweeping, and no intervention ( Andersen 2013 ). Two studies reported on postural management versus no intervention ( Chenia 1987 , Smith 1999 ).
Seven studies reported on ECV plus anaesthesia ( Chalifoux 2017 , Dugoff 1999 , Khaw 2015 , Mancuso 2000 , Schorr 1997 , Sullivan 2009 , Weiniger 2010 ). Of these studies, 1 study compared ECV plus anaesthesia to ECV plus other dosages of the same anaesthetic ( Chalifoux 2017 ); 4 studies compared ECV plus anaesthesia to ECV only ( Dugoff 1999 , Mancuso 2000 , Schorr 1997 , Weiniger 2010 ); and 2 studies compared ECV plus anaesthesia to ECV plus a different anaesthetic ( Khaw 2015 , Sullivan 2009 ).
Ten studies reported ECV plus a β2 receptor agonist ( Brocks 1984 , Fernandez 1997 , Hindawi 2005 , Impey 2005 , Mahomed 1991 , Marquette 1996 , Nor Azlin 2005 , Robertson 1987 , Van Dorsten 1981 , Vani 2009 ). Of these studies, 5 studies compared ECV plus a β2 receptor agonist to ECV plus placebo ( Fernandez 1997 , Impey 2005 , Marquette 1996 , Nor Azlin 2005 , Vani 2009 ); 1 study compared ECV plus a β2 receptor agonist to ECV alone ( Robertson 1987 ); and 4 studies compared ECV plus a β2 receptor agonist to no intervention ( Brocks 1984 , Hindawi 2005 , Mahomed 1991 , Van Dorsten 1981 ).
One study reported on ECV plus Ca 2+ channel blocker versus ECV plus placebo ( Kok 2008 ). Two studies reported on ECV plus β2 receptor agonist versus ECV plus Ca 2+ channel blocker ( Collaris 2009 , Mohamed Ismail 2008 ). Four studies reported on ECV plus a µ-receptor agonist ( Burgos 2016 , Liu 2016 , Munoz 2014 , Wang 2017 ), of which 3 compared against ECV plus placebo ( Liu 2016 , Munoz 2014 , Wang 2017 ) and 1 compared to ECV plus nitrous oxide ( Burgos 2016 ).
Four studies reported on ECV plus nitroglycerin ( Bujold 2003a , Bujold 2003b , El-Sayed 2004 , Hilton 2009 ), of which 2 compared it to ECV plus β2 receptor agonist ( Bujold 2003b , El-Sayed 2004 ) and compared it to ECV plus placebo ( Bujold 2003a , Hilton 2009 ). One study compared ECV plus amnioinfusion versus ECV alone ( Diguisto 2018 ) and 1 study compared ECV plus talcum powder to ECV plus gel ( Vallikkannu 2014 ).
One study was conducted in Australia ( Smith 1999 ); 4 studies in Canada ( Bujold 2003a , Bujold 2003b , Hilton 2009 , Marquette 1996 ); 2 studies in China ( Liu 2016 , Wang 2017 ); 2 studies in Denmark ( Andersen 2013 , Brocks 1984 ); 1 study in France ( Diguisto 2018 ); 1 study in Hong Kong ( Khaw 2015 ); 1 study in India ( Rita 2011 ); 1 study in Israel ( Weiniger 2010 ); 1 study in Jordan ( Hindawi 2005 ); 5 studies in Malaysia ( Collaris 2009 , Mohamed Ismail 2008 , Nor Azlin 2005 , Vallikkannu 2014 , Vani 2009 ); 1 study in South Africa ( Hofmeyr 1983 ); 2 studies in Spain ( Burgos 2016 , Munoz 2014 ); 1 study in Sudan ( Dafallah 2004 ); 1 study in The Netherlands ( Kok 2008 ); 2 studies in the UK ( Impey 2005 , Chenia 1987 ); 9 studies in US ( Chalifoux 2017 , Dugoff 1999 , El-Sayed 2004 , Fernandez 1997 , Mancuso 2000 , Robertson 1987 , Schorr 1997 , Sullivan 2009 , Van Dorsten 1981 ); and 1 study in Zimbabwe ( Mahomed 1991 ).
The majority of studies were 2-arm trials, but there was one 3-arm trial ( Khaw 2015 ) and two 4-arm trials ( Andersen 2013 , Chalifoux 2017 ). All studies were conducted in a hospital or an outpatient ward connected to a hospital.
See the literature search strategy in appendix B and study selection flow chart in appendix C .
Excluded studies
Studies not included in this review with reasons for their exclusions are provided in appendix K .
Summary of clinical studies included in the evidence review
Summaries of the studies that were included in this review are presented in Table 2 .
Summary of included studies.
See the full evidence tables in appendix D and the forest plots in appendix E .
Quality assessment of clinical outcomes included in the evidence review
See the evidence profiles in appendix F .
Economic evidence
A systematic review of the economic literature was conducted but no economic studies were identified which were applicable to this review question.
A single economic search was undertaken for all topics included in the scope of this guideline. See supplementary material 2 for details.
Economic studies not included in this review are listed, and reasons for their exclusion are provided in appendix K .
Summary of studies included in the economic evidence review
No economic studies were identified which were applicable to this review question.
Economic model
No economic modelling was undertaken for this review because the committee agreed that other topics were higher priorities for economic evaluation.
Evidence statements
Clinical evidence statements, comparison 1. complementary therapy versus control (no intervention), critical outcomes, cephalic presentation in labour.
No evidence was identified to inform this outcome.
Method of birth
Caesarean section.
- Very low quality evidence from 1 RCT (N=204) showed that there is no clinically important difference between acupuncture and control (no intervention) on the number of caesarean sections in pregnant women with breech presentation: RR 0.74 (95% CI 0.38 to 1.43).
- Very low quality evidence from 1 RCT (N=200) showed that there is no clinically important difference between acupuncture plus membrane sweeping and control (no intervention) on the number of caesarean sections in pregnant women with breech presentation: RR 1.29 (95% CI 0.73 to 2.29).
Admission to SCBU/NICU
- Very low quality evidence from 1 RCT (N=204) showed that there is no clinically important difference between acupuncture and control (no intervention) on admission to SCBU/NICU in pregnant women with breech presentation: RR 0.19 (95% CI 0.02 to 1.62).
- Very low quality evidence from 1 RCT (N=200) showed that there is no clinically important difference between acupuncture plus membrane sweeping and control (no intervention) on admission to SCBU/NICU in pregnant women with breech presentation: RR 0.40 (0.08 to 2.01).
Fetal death after 36 +0 weeks gestation
Infant death up to 4 weeks chronological age, important outcomes, apgar score <7 at 5 minutes.
- Very low quality evidence from 1 RCT (N=204) showed that there is no clinically important difference between acupuncture and control (no intervention) on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RR 0.32 (95% CI 0.01 to 7.78).
- Very low quality evidence from 1 RCT (N=200) showed that there is no clinically important difference between acupuncture plus membrane sweeping and control (no intervention) on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RR 0.33 (0.01 to 8.09).
Birth before 39 +0 weeks of gestation
Comparison 2. complementary therapy versus other treatment.
- Low quality evidence from 1 RCT (N=207) showed that there is no clinically important difference between acupuncture and membrane sweeping on the number of caesarean sections in pregnant women with breech presentation: RR 0.64 (95% CI 0.34 to 1.22).
- Low quality evidence from 1 RCT (N=204) showed that there is no clinically important difference between acupuncture and acupuncture plus membrane sweeping on the number of caesarean sections in pregnant women with breech presentation: RR 0.57 (95% CI 0.30 to 1.07).
- Very low quality evidence from 1 RCT (N=203) showed that there is no clinically important difference between acupuncture plus membrane sweeping and membrane sweeping on the number of caesarean sections in pregnant women with breech presentation: RR 1.13 (95% CI 0.66 to 1.94).
- Very low quality evidence from 1 RCT (N=207) showed that there is no clinically important difference between acupuncture and membrane sweeping on admission to SCBU/NICU in pregnant women with breech presentation: RR 0.33 (95% CI 0.03 to 3.12).
- Very low quality evidence from 1 RCT (N=204) showed that there is no clinically important difference between acupuncture and acupuncture plus membrane sweeping on admission to SCBU/NICU in pregnant women with breech presentation: RR 0.48 (95% CI 0.04 to 5.22).
- Very low quality evidence from 1 RCT (N=203) showed that there is no clinically important difference between acupuncture plus membrane sweeping and membrane sweeping on admission to SCBU/NICU in pregnant women with breech presentation: RR 0.69 (95% CI 0.12 to 4.02).
- Low quality evidence from 1 RCT (N=207) showed that there is no clinically important difference between acupuncture and membrane sweeping on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RD 0.00 (95% CI −0.02 to 0.02).
- Low quality evidence from 1 RCT (N=204) showed that there is no clinically important difference between acupuncture and acupuncture plus membrane sweeping on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RD 0.00 (95% CI −0.02 to 0.02).
- Low quality evidence from 1 RCT (N=203) showed that there is no clinically important difference between acupuncture plus membrane sweeping and membrane sweeping on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RD 0.00 (95% CI −0.02 to 0.02).
Comparison 3. ECV versus no ECV
- Moderate quality evidence from 2 RCTs (N=680) showed that there is clinically important difference favouring ECV over no ECV on cephalic presentation in labour in pregnant women with breech presentation: RR 1.83 (95% CI 1.53 to 2.18).
Cephalic vaginal birth
- Very low quality evidence from 3 RCTs (N=740) showed that there is a clinically important difference favouring ECV over no ECV on cephalic vaginal birth in pregnant women with breech presentation: RR 1.67 (95% CI 1.20 to 2.31).
Breech vaginal birth
- Very low quality evidence from 2 RCTs (N=680) showed that there is no clinically important difference between ECV and no ECV on breech vaginal birth in pregnant women with breech presentation: RR 0.29 (95% CI 0.03 to 2.84).
- Very low quality evidence from 3 RCTs (N=740) showed that there is no clinically important difference between ECV and no ECV on the number of caesarean sections in pregnant women with breech presentation: RR 0.52 (95% CI 0.23 to 1.20).
- Very low quality evidence from 1 RCT (N=60) showed that there is no clinically important difference between ECV and no ECV on admission to SCBU//NICU in pregnant women with breech presentation: RR 0.50 (95% CI 0.14 to 1.82).
- Very low evidence from 3 RCTs (N=740) showed that there is no statistically significant difference between ECV and no ECV on fetal death after 36 +0 weeks gestation in pregnant women with breech presentation: Peto OR 0.29 (95% CI 0.05 to 1.73) p=0.18.
- Very low quality evidence from 2 RCTs (N=120) showed that there is no clinically important difference between ECV and no ECV on Apgar score <7 at 5 minutes in pregnant women with breech presentation: Peto OR 0.28 (95% CI 0.04 to 1.70).
Comparison 4. ECV + Amnioinfusion versus ECV only
- Very low quality evidence from 1 RCT (N=109) showed that there is no clinically important difference between ECV plus amnioinfusion and ECV alone on cephalic presentation in labour in pregnant women with breech presentation: RR 1.74 (95% CI 0.74 to 4.12).
- Low quality evidence from 1 RCT (N=109) showed that there is no clinically important difference between ECV plus amnioinfusion and ECV alone on the number of caesarean sections in pregnant women with breech presentation: RR 0.95 (95% CI 0.75 to 1.19).
Comparison 5. ECV + Anaesthesia versus ECV only
- Very low quality evidence from 2 RCTs (N=210) showed that there is no clinically important difference between ECV plus anaesthesia and ECV alone on cephalic presentation in labour in pregnant women with breech presentation: RR 1.16 (95% CI 0.56 to 2.41).
- Very low quality evidence from 5 RCTs (N=435) showed that there is no clinically important difference between ECV plus anaesthesia and ECV alone on cephalic vaginal birth in pregnant women with breech presentation: RR 1.16 (95% CI 0.77 to 1.74).
- Very low quality evidence from 1 RCT (N=108) showed that there is no clinically important difference between ECV plus anaesthesia and ECV alone on breech vaginal birth in pregnant women with breech presentation: RR 0.33 (95% CI 0.04 to 3.10).
- Very low quality evidence from 3 RCTs (N=263) showed that there is no clinically important difference between ECV plus anaesthesia and ECV alone on the number of caesarean sections in pregnant women with breech presentation: RR 0.76 (95% CI 0.42 to 1.38).
- Moderate quality evidence from 1 RCT (N=69) showed that there is a clinically important difference favouring ECV plus anaesthesia over ECV alone on admission to SCBU/NICU in pregnant women with breech presentation: MD −1.80 (95% CI −2.53 to −1.07).
- Low quality evidence from 1 RCT (N=126) showed that there is no clinically important difference between ECV plus anaesthesia and ECV alone on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RD 0.00 (95% CI −0.03 to 0.03).
Comparison 6. ECV + Anaesthesia versus ECV + Anaesthesia
- Very low quality evidence from 1 RCT (N=120) showed that there is no clinically important difference between ECV plus 2.5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 5mg Bupivacaine plus 0.015mg Fentanyl on cephalic vaginal birth in pregnant women with breech presentation: RR 1.13 (95% CI 0.73 to 1.74).
- Low quality evidence from 1 RCT (N=119) showed that there is no clinically important difference between ECV plus 2.5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 7.5mg Bupivacaine plus 0.015mg Fentanyl on cephalic vaginal birth in pregnant women with breech presentation: RR 0.81 (95% CI 0.53 to 1.23).
- Very low quality evidence from 1 RCT (N=120) showed that there is no clinically important difference between ECV plus 2.5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 10mg Bupivacaine plus 0.015mg Fentanyl on cephalic vaginal birth in pregnant women with breech presentation: RR 0.96 (95% CI 0.61 to 1.50).
- Very low quality evidence from 1 RCT (N=95) showed that there is no clinically important difference between ECV plus 2.5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 0.05mg Fentanyl on cephalic vaginal birth in pregnant women with breech presentation: RR 0.69 (95% CI 0.37 to 1.28).
- Low quality evidence from 1 RCT (N=119) showed that there is no clinically important difference between ECV plus 5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 7.5mg Bupivacaine plus 0.015mg Fentanyl on cephalic vaginal birth in pregnant women with breech presentation: RR 0.81 (95% CI 0.53 to 1.23).
- Very low quality evidence from 1 RCT (N=120) showed that there is no clinically important difference between ECV plus 5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 10mg Bupivacaine plus 0.015mg Fentanyl on cephalic vaginal birth in pregnant women with breech presentation: RR 0.96 (95% CI 0.61 to 1.50).
- Very low evidence from 1 RCT (N=119) showed that there is no clinically important difference between ECV plus 7.5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 10mg Bupivacaine plus 0.015mg Fentanyl on cephalic vaginal birth in pregnant women with breech presentation: RR 1.19 (95% CI 0.79 to 1.79).
- Low quality evidence from 1 RCT (N=120) showed that there is no clinically important difference between ECV plus 2.5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 5mg Bupivacaine plus 0.015mg Fentanyl on the number of caesarean sections in pregnant women with breech presentation: RR 0.92 (95% CI 0.68 to 1.24).
- Very low evidence from 1 RCT (N=119) showed that there is no clinically important difference between ECV plus 2.5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 7.5mg Bupivacaine plus 0.015mg Fentanyl on the number of caesarean sections in pregnant women with breech presentation: RR 1.08 (95% CI 0.78 to 1.50).
- Very low evidence from 1 RCT (N=120) showed that there is no clinically important difference between ECV plus 2.5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 10mg Bupivacaine plus 0.015mg Fentanyl on the number of caesarean sections in pregnant women with breech presentation: RR 0.94 (95% CI 0.70 to 1.28).
- Low quality evidence from 1 RCT (N=119) showed that there is no clinically important difference between ECV plus 5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 7.5mg Bupivacaine plus 0.015mg Fentanyl on the number of caesarean sections in pregnant women with breech presentation: RR 1.17 (95% CI 0.86 to 1.61).
- Very low quality evidence from 1 RCT (N=120) showed that there is no clinically important difference between ECV plus 5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 10mg Bupivacaine plus 0.015mg Fentanyl on the number of caesarean sections in pregnant women with breech presentation: RR 1.03 (95% CI 0.77 to 1.37).
- Low quality evidence from 1 RCT (N=119) showed that there is no clinically important difference between ECV plus 7.5mg Bupivacaine plus 0.015mg Fentanyl and ECV plus 10mg Bupivacaine plus 0.015mg Fentanyl on the number of caesarean sections in pregnant women with breech presentation: RR 0.88 (95% CI 0.64 to 1.20).
Comparison 7. ECV + β2 agonist versus Control (no intervention)
- Moderate quality evidence from 2 RCTs (N=256) showed that there is a clinically important difference favouring ECV plus β2 agonist over control (no intervention) on cephalic presentation in labour in pregnant women with breech presentation: RR 4.83 (95% CI 3.27 to 7.11).
- Very low quality evidence from 3 RCTs (N=265) showed that there no clinically important difference between ECV plus β2 agonist and control (no intervention) on cephalic vaginal birth in pregnant women with breech presentation: RR 2.03 (95% CI 0.22 to 19.01).
- Very low quality evidence from 4 RCTs (N=513) showed that there is a clinically important difference favouring ECV plus β2 agonist over control (no intervention) on breech vaginal birth in pregnant women with breech presentation: RR 0.38 (95% CI 0.20 to 0.69).
- Low quality evidence from 4 RCTs (N=513) showed that there is a clinically important difference favouring ECV plus β2 agonist over control (no intervention) on the number of caesarean sections in pregnant women with breech presentation: RR 0.53 (95% CI 0.41 to 0.67).
- Very low quality evidence from 1 RCT (N=48) showed that there is no clinically important difference between ECV plus β2 agonist and control (no intervention) on admission to SCBU/NICU in pregnant women with breech presentation: RD 0.00 (95% CI −0.08 to 0.08).
- Very low quality evidence from 3 RCTs (N=208) showed that there is no statistically significant difference between ECV plus β2 agonist and control (no intervention) on fetal death after 36 +0 weeks gestation in pregnant women with breech presentation: RD −0.01 (95% CI −0.03 to 0.01) p=0.66.
- Very low quality evidence from 2 RCTs (N=208) showed that there is no clinically important difference between ECV plus β2 agonist and control (no intervention) on Apgar score <7 at 5 minutes in pregnant women with breech presentation: Peto OR 0.80 (95% CI 0.31 to 2.10).
Comparison 8. ECV + β2 agonist versus ECV only
- Very low quality evidence from 2 RCTs (N=172) showed that there is no clinically important difference between ECV plus β2 agonist and ECV only on cephalic vaginal birth in pregnant women with breech presentation: RR 1.32 (95% CI 0.67 to 2.62).
- Very low quality evidence from 1 RCT (N=58) showed that there is no clinically important difference between ECV plus β2 agonist and ECV only on breech vaginal birth in pregnant women with breech presentation: RR 0.75 (95% CI 0.22 to 2.50).
- Very low quality evidence from 2 RCTs (N=172) showed that there is no clinically important difference between ECV plus β2 agonist and ECV only on the number of caesarean sections in pregnant women with breech presentation: RR 0.79 (95% CI 0.27 to 2.28).
- Very low quality evidence from 1 RCT (N=114) showed that there is no clinically important difference between ECV plus β2 agonist and ECV only on admission to SCBU/NICU in pregnant women with breech presentation: RR 1.00 (95% CI 0.21 to 4.75).
Comparison 9. ECV + β2 agonist versus ECV + Placebo
- Very low quality evidence from 2 RCTs (N=146) showed that there is no clinically important difference between ECV plus β2 agonist and ECV plus placebo on cephalic presentation in labour in pregnant women with breech presentation: RR 1.54 (95% CI 0.24 to 9.76).
- Very low quality evidence from 2 RCTs (N=125) showed that there is no clinically important difference between ECV plus β2 agonist and ECV plus placebo on cephalic vaginal birth in pregnant women with breech presentation: RR 1.27 (95% CI 0.41 to 3.89).
- Very low quality evidence from 2 RCTs (N=227) showed that there is no clinically important difference between ECV plus β2 agonist and ECV plus placebo on breech vaginal birth in pregnant women with breech presentation: RR 1.00 (95% CI 0.33 to 2.97).
- Low quality evidence from 4 RCTs (N=532) showed that there is no clinically important difference between ECV plus β2 agonist and ECV plus placebo on the number of caesarean sections in pregnant women with breech presentation: RR 0.81 (95% CI 0.72 to 0.92)
- Very low quality evidence from 2 RCTs (N=146) showed that there is no clinically important difference between ECV plus β2 agonist and ECV plus placebo on admission to SCBU/NICU in pregnant women with breech presentation: RR 0.78 (95% CI 0.17 to 3.63).
- Very low quality evidence from 1 RCT (N=124) showed that there is no clinically important difference between ECV plus β2 agonist and ECV plus placebo on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RD 0.00 (95% CI −0.03 to 0.03).
Comparison 10. ECV + Ca 2+ channel blocker versus ECV + Placebo
- Moderate quality evidence from 1 RCT (N=310) showed that there is no clinically important difference between ECV plus Ca 2+ channel blocker and ECV plus placebo on cephalic presentation in labour in pregnant women with breech presentation: RR 1.13 (95% CI 0.87 to 1.48).
- Moderate quality evidence from 1 RCT (N=310) showed that there is no clinically important difference between ECV plus Ca 2+ channel blocker and ECV plus placebo on cephalic vaginal birth in pregnant women with breech presentation: RR 0.90 (95% CI 0.73 to 1.12).
- Moderate quality evidence from 1 RCT (N=310) showed that there is no clinically important difference between ECV plus Ca 2+ channel blocker and ECV plus placebo on the number of caesarean sections in pregnant women with breech presentation: RR 1.11 (95% CI 0.88 to 1.40).
- High quality evidence from 1 RCT (N=310) showed that there is no clinically important difference between ECV plus Ca 2+ channel blocker and ECV plus placebo on admission to SCBU/NICU in pregnant women with breech presentation: MD −0.20 (95% CI −0.70 to 0.30).
- Moderate quality evidence from 1 RCT (N=310) showed that there is no statistically significant difference between ECV plus Ca 2+ channel blocker and ECV plus placebo on fetal death after 36 +0 weeks gestation in pregnant women with breech presentation: RD 0.00 (95% CI −0.01 to 0.01) p=1.00.
- Low quality evidence from 1 RCT (N=310) showed that there is no clinically important difference between ECV plus Ca 2+ channel blocker and ECV plus placebo on Apgar score <7 at 5 minutes in pregnant women with breech presentation: Peto OR 0.52 (95% 0.05 to 5.02).
Comparison 11. ECV + Ca2+ channel blocker versus ECV + β2 agonist
- Low quality evidence from 1 RCT (N=90) showed that there is a clinically important difference favouring ECV plus β2 agonist over ECV plus Ca 2+ channel blocker on cephalic presentation in labour in pregnant women with breech presentation: RR 0.62 (95% CI 0.39 to 0.98).
- Very low quality evidence from 2 RCTs (N=126) showed that there is no clinically important difference between ECV plus Ca 2+ channel blocker and ECV plus β2 agonist on cephalic vaginal birth in pregnant women with breech presentation: RR 1.26 (95% CI 0.55 to 2.89).
- Very low quality evidence from 2 RCTs (N=132) showed that there is a clinically important difference favouring ECV plus β2 agonist over ECV plus Ca 2+ channel blocker on the number of caesarean sections in pregnant women with breech presentation: RR 1.42 (95% CI 1.06 to 1.91).
- Very low quality evidence from 2 RCTs (N=176) showed that there is no clinically important difference between ECV plus Ca 2+ channel blocker and ECV plus β2 agonist on admission to SCBU/NICU in pregnant women with breech presentation: Peto OR 0.53 (95% CI 0.05 to 5.22).
- Very low quality evidence from 2 RCTs (N=176) showed that there is no clinically important difference between ECV plus Ca 2+ channel blocker and ECV plus β2 agonist on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RD 0.00 (95% CI −0.03 to 0.03).
Comparison 12. ECV + µ-receptor agonist versus ECV only
- High quality evidence from 1 RCT (N=80) showed that there is no clinically important difference between ECV plus µ-receptor agonist and ECV alone on cephalic vaginal birth in pregnant women with breech presentation: RR 1.00 (95% CI 0.80 to 1.24).
- Low quality evidence from 1 RCT (N=80) showed that there is no clinically important difference between ECV plus µ-receptor agonist and ECV alone on the number of caesarean sections in pregnant women with breech presentation: RR 1.00 (95% CI 0.42 to 2.40).
- Low quality evidence from 1 RCT (N=126) showed that there is no clinically important difference between ECV plus µ-receptor agonist and ECV alone on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RD 0.00 (95% CI −0.03 to 0.03).
Comparison 13. ECV + µ-receptor agonist versus ECV + Placebo
Cephalic vaginal birth after successful ecv.
- High quality evidence from 2 RCTs (N=98) showed that there is no clinically important difference between ECV plus µ-receptor agonist and ECV plus placebo on cephalic vaginal birth after successful ECV in pregnant women with breech presentation: RR 1.00 (95% CI 0.86 to 1.17).
Caesarean section after successful ECV
- Low quality evidence from 2 RCTs (N=98) showed that there is no clinically important difference between ECV plus µ-receptor agonist and ECV plus placebo on caesarean section after successful ECV in pregnant women with breech presentation: RR 0.97 (95% CI 0.33 to 2.84).
Breech vaginal birth after unsuccessful ECV
- High quality evidence from 3 RCTs (N=186) showed that there is a clinically important difference favouring ECV plus µ-receptor agonist over ECV plus placebo on breech vaginal birth after unsuccessful ECV in pregnant women with breech presentation: RR 0.10 (95% CI 0.02 to 0.53).
Caesarean section after unsuccessful ECV
- Moderate quality evidence from 3 RCTs (N=186) showed that there is no clinically important difference between ECV plus µ-receptor agonist and ECV plus placebo on caesarean section after unsuccessful ECV in pregnant women with breech presentation: RR 1.19 (95% CI 1.09 to 1.31).
- Low quality evidence from 1 RCT (N=137) showed that there is no statistically significant difference between ECV plus µ-receptor agonist and ECV plus placebo on fetal death after 36 +0 weeks gestation in pregnant women with breech presentation: RD 0.00 (95% CI −0.03 to 0.03) p=1.00.

Comparison 14. ECV + µ-receptor agonist versus ECV + Anaesthesia
- Moderate quality evidence from 1 RCT (N=92) showed that there is no clinically important difference between ECV plus µ-receptor agonist and ECV plus anaesthesia on cephalic vaginal birth in pregnant women with breech presentation: RR 1.04 (95% CI 0.84 to 1.29).
- Very low quality evidence from 2 RCTs (N=212) showed that there is no clinically important difference between ECV plus µ-receptor agonist and ECV plus anaesthesia on the number of caesarean sections in pregnant women with breech presentation: RR 0.90 (95% CI 0.61 to 1.34).
- Very low quality evidence from 1 RCT (N=129) showed that there is no clinically important difference between ECV plus µ-receptor agonist and ECV plus anaesthesia on admission to SCBU/NICU in pregnant women with breech presentation: RR 2.30 (95% CI 0.21 to 24.74).
- Low quality evidence from 2 RCTs (N=255) showed that there is no clinically important difference between ECV plus µ-receptor agonist and ECV plus anaesthesia on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RD 0.00 (95% CI −0.02 to 0.02).
Comparison 15. ECV + Nitric oxide donor versus ECV + Placebo
- Very low quality evidence from 3 RCTs (N=224) showed that there is no clinically important difference between ECV plus nitric oxide donor and ECV plus placebo on cephalic presentation in labour in pregnant women with breech presentation: RR 1.13 (95% CI 0.59 to 2.16).
- Low quality evidence from 1 RCT (N=99) showed that there is no clinically important difference between ECV plus nitric oxide donor and ECV plus placebo on cephalic vaginal birth in pregnant women with breech presentation: RR 0.78 (95% CI 0.49 to 1.22).
- Low quality evidence from 2 RCTs (N=125) showed that there is no clinically important difference between ECV plus nitric oxide donor and ECV plus placebo on the number of caesarean sections in pregnant women with breech presentation: RR 0.83 (95% CI 0.68 to 1.01).
Comparison 16. ECV + Nitric oxide donor versus ECV + β2 agonist
- Low quality evidence from 1 RCT (N=74) showed that there is no clinically important difference between ECV plus β2 agonist and ECV plus nitric oxide donor on cephalic presentation in labour in pregnant women with breech presentation: RR 0.56 (95% CI 0.29 to 1.09).
- Very low quality evidence from 2 RCTs (N=97) showed that there is no clinically important difference between ECV plus nitric oxide donor and ECV plus β2 agonist on cephalic vaginal birth in pregnant women with breech presentation: RR 0.98 (95% CI 0.47 to 2.05).
- Very low quality evidence from 1 RCT (N=59) showed that there is no clinically important difference between ECV plus nitric oxide donor and ECV plus β2 agonist on the number of caesarean sections in pregnant women with breech presentation: RR 1.07 (95% CI 0.73 to 1.57).
Comparison 17. ECV + Talcum powder versus ECV + Gel
- Low quality evidence from 1 RCT (N=95) showed that there is no clinically important difference between ECV plus talcum powder and ECV plus gel on cephalic presentation in labour in pregnant women with breech presentation: RR 1.02 (95% CI 0.68 to 1.53).
- Low quality evidence from 1 RCT (N=95) showed that there is no clinically important difference between ECV plus talcum powder and ECV plus gel on cephalic vaginal birth in pregnant women with breech presentation: RR 1.08 (95% CI 0.67 to 1.74).
- Low quality evidence from 1 RCT (N=95) showed that there is no clinically important difference between ECV plus talcum powder and ECV plus gel on the number of caesarean sections in pregnant women with breech presentation: RR 0.94 (95% CI 0.67 to 1.33).
- Low quality evidence from 1 RCT (N=95) showed that there is no clinically important difference between ECV plus talcum powder and ECV plus gel on admission to SCBU/NICU in pregnant women with breech presentation: RR 1.96 (95% CI 0.38 to 10.19).
Comparison 18. Postural management versus No postural management
- Low quality evidence from 1 RCT (N=76) showed that there is no clinically important difference between postural management and no postural management on cephalic presentation in labour in pregnant women with breech presentation: RR 1.26 (95% CI 0.70 to 2.30).
- Low quality evidence from 1 RCT (N=76) showed that there is no clinically important difference between postural management and no postural management on cephalic vaginal birth in pregnant women with breech presentation: RR 1.11 (95% CI 0.59 to 2.07).
Breech vaginal delivery
- Low quality evidence from 1 RCT (N=76) showed that there is no clinically important difference between postural management and no postural management on breech vaginal delivery in pregnant women with breech presentation: RR 1.15 (95% CI 0.67 to 1.99).
- Low quality evidence from 1 RCT (N=76) showed that there is no clinically important difference between postural management and no postural management on the number of caesarean sections in pregnant women with breech presentation: RR 0.69 (95% CI 0.31 to 1.52).
- Low quality evidence from 1 RCT (N=76) showed that there is no clinically important difference between postural management and no postural management on Apgar score <7 at 5 minutes in pregnant women with breech presentation: RR 0.24 (95% CI 0.03 to 2.03).
Comparison 19. Postural management + ECV versus ECV only
- Moderate quality evidence from 1 RCT (N=100) showed that there is no clinically important difference between postural management plus ECV and ECV only on the number of caesarean sections in pregnant women with breech presentation: RR 1.05 (95% CI 0.80 to 1.38).
- Low quality evidence from 1 RCT (N=100) showed that there is no clinically important difference between postural management plus ECV and ECV only on Apgar score <7 at 5 minutes in pregnant women with breech presentation: Peto OR 0.13 (95% CI 0.00 to 6.55).
Economic evidence statements
No economic evidence was identified which was applicable to this review question.
The committee’s discussion of the evidence
Interpreting the evidence, the outcomes that matter most.
Provision of antenatal care is important for the health and wellbeing of both mother and baby with the aim of avoiding adverse pregnancy outcomes and enhancing maternal satisfaction and wellbeing. Breech presentation in labour may be associated with adverse outcomes for the fetus, which has contributed to an increased likelihood of caesarean birth. The committee therefore agreed that cephalic presentation in labour and method of birth were critical outcomes for the woman, and admission to SCBU/NICU, fetal death after 36 +0 weeks gestation, and infant death up to 4 weeks chronological age were critical outcomes for the baby. Apgar score <7 at 5 minutes and birth before 39 +0 weeks of gestation were important outcomes for the baby.
The quality of the evidence
The quality of the evidence for interventions for managing a longitudinal lie fetal malpresentation (that is breech presentation) in late pregnancy ranged from very low to high, with most of the evidence being of a very low or low quality.
This was predominately due to serious overall risk of bias in some outcomes; imprecision around the effect estimate in some outcomes; indirect population in some outcomes; and the presence of serious heterogeneity in some outcomes, which was unresolved by subgroup analysis. The majority of included studies had a small sample size, which contributed to imprecision around the effect estimate.
No evidence was identified to inform the outcomes of infant death up to 4 weeks chronological age and birth before 39 +0 weeks of gestation.
There was no publication bias identified in the evidence. However, the committee noted the influence pharmacological developers may have in these trials as funders, and took this into account in their decision making.
Benefits and harms
The committee discussed that in the case of breech presentation, a discussion with the woman about the different options and their potential benefits, harms and implications is needed to ensure an informed decision. The committee discussed that some women may prefer a breech vaginal birth or choose an elective caesarean birth, and that her preferences should be supported, in line with shared decision making.
The committee discussed that external cephalic version is standard practice for managing breech presentation in uncomplicated singleton pregnancies at or after 36+0 weeks. The committee discussed that there could be variation in the success rates of ECV based on the experience of the healthcare professional providing the ECV. There was some evidence supporting the use of ECV for managing a breech presentation in late pregnancy. The evidence showed ECV had a clinically important benefit in terms of cephalic presentations in labour and cephalic vaginal deliveries, when compared to no intervention. The committee noted that the evidence suggested that ECV was not harmful to the baby, although the effect estimate was imprecise relating to the relative rarity of the fetal death as an outcome.
Cephalic (head-down) vaginal birth is preferred by many women and the evidence suggests that external cephalic version is an effective way to achieve this. The evidence suggested ECV increased the chance for a cephalic vaginal birth and the committee agreed that it was important to explain this to the woman during her consultation.
The committee discussed the optimum timing for ECV. Timing of ECV must take into account the likelihood of the baby turning naturally before a woman commences labour and the possibility of the baby turning back to a breech presentation after ECV if it is done too early. The committee noted that in their experience, current practice was to perform ECV at 37 gestational weeks. The majority of the evidence demonstrating a benefit of ECV in this review involved ECV performed around 37 gestational weeks, although the review did not look for studies directly comparing different timings of ECV and their relative success rates.
The evidence in this review excluded women with previous complicated pregnancies, such as those with previous caesarean section or uterine surgery. The committee discussed that a previous caesarean section indicates a complicated pregnancy and that this population of women are not the focus of this guideline, which concentrates on women with uncomplicated pregnancies.
The committee’s recommendations align with other NICE guidance and cross references to the NICE guideline on caesarean birth and the section on breech presenting in labour in the NICE guideline on intrapartum care for women with existing medical conditions or obstetric complications and their babies were made.
ECV combined with pharmacological agents
There were some small studies comparing a variety of pharmacological agents (including β2 agonists, Ca 2+ channel blockers, µ-receptor agonists and nitric oxide donors) given alongside ECV. Overall the evidence typically showed no clinically important benefit of adding any pharmacological agent to ECV except in comparisons with a control arm with no ECV where it was not possible to isolate the effect of the ECV versus the pharmacological agent. The evidence tended toward benefit most for β2 agonists and µ-receptor agonists however there was no consistent or high quality evidence of benefit even for these agents. The committee agreed that although these pharmacological agents are used in practice, there was insufficient evidence to make a recommendation supporting or refuting their use or on which pharmacological agent should be used.
The committee discussed that the evidence suggesting µ-receptor agonist, remifentanil, had a clinically important benefit in terms reducing breech vaginal births after unsuccessful ECV was biologically implausible. The committee noted that this pharmacological agent has strong sedative effects, depending on the dosage, and therefore studies comparing it to a placebo had possible design flaws as it would be obvious to all parties whether placebo or active drug had been received. The committee discussed that the risks associated with using remifentanil such as respiratory depression, likely outweigh any potential added benefit it may have on managing breech presentation.
There was some evidence comparing different anaesthetics together with ECV. Although there was little consistent evidence of benefit overall, one small study of low quality showed a combination of 2% lidocaine and epinephrine via epidural catheter (anaesthesia) with ECV showed a clinically important benefit in terms of cephalic presentations in labour and the method of birth. The committee discussed the evidence and agreed the use of anaesthesia via epidural catheter during ECV was uncommon practice in the UK and could be expensive, overall they agreed the strength of the evidence available was insufficient to support a change in practice.
Postural management
There was limited evidence on postural management as an intervention for managing breech presentation in late pregnancy, which showed no difference in effectiveness. Postural management was defined as ‘knee-chest position for 15 minutes, 3 times a day’. The committee agreed that in their experience women valued trying interventions at home first which might make postural management an attractive option for some women, however, there was no evidence that postural management was beneficial. The committee also noted that in their experience postural management can cause notable discomfort so it is not an intervention without disadvantages.
Cost effectiveness and resource use
A systematic review of the economic literature was conducted but no relevant studies were identified which were applicable to this review question.
The committee’s recommendations to offer external cephalic version reinforces current practice. The committee noted that, compared to no intervention, external cephalic version results in clinically important benefits and that there would also be overall downstream cost savings from lower adverse events. It was therefore the committee’s view that offering external cephalic version is cost effective and would not entail any resource impact.
Andersen 2013
Brocks 1984
Bujold 2003
Burgos 2016
Chalifoux 2017
Chenia 1987
Collaris 2009
Dafallah 2004
Diguisto 2018
Dugoff 1999
El-Sayed 2004
Fernandez 1997
Hindawi 2005
Hilton 2009
Hofmeyr 1983
Mahomed 1991
Mancuso 2000
Marquette 1996
Mohamed Ismail 2008
NorAzlin 2005
Robertson 1987
Schorr 1997
Sullivan 2009
VanDorsten 1981
Vallikkannu 2014
Weiniger 2010
Appendix A. Review protocols
Review protocol for review question: What is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy? (PDF, 260K)
Appendix B. Literature search strategies
Literature search strategies for review question: What is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy? (PDF, 281K)
Appendix C. Clinical evidence study selection
Clinical study selection for: What is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy? (PDF, 113K)
Appendix D. Clinical evidence tables
Clinical evidence tables for review question: What is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy? (PDF, 1.2M)
Appendix E. Forest plots
Forest plots for review question: What is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy? (PDF, 678K)
Appendix F. GRADE tables
GRADE tables for review question: What is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy? (PDF, 1.0M)
Appendix G. Economic evidence study selection
Economic evidence study selection for review question: what is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy, appendix h. economic evidence tables, economic evidence tables for review question: what is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy, appendix i. economic evidence profiles, economic evidence profiles for review question: what is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy, appendix j. economic analysis, economic evidence analysis for review question: what is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy.
No economic analysis was conducted for this review question.
Appendix K. Excluded studies
Excluded clinical and economic studies for review question: what is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy, clinical studies, table 24 excluded studies.
View in own window
Economic studies
No economic evidence was identified for this review.
Appendix L. Research recommendations
Research recommendations for review question: what is the most effective way of managing a longitudinal lie fetal malpresentation (breech presentation) in late pregnancy.
No research recommendations were made for this review question.
Evidence reviews underpinning recommendation 1.2.38
These evidence reviews were developed by the National Guideline Alliance, which is a part of the Royal College of Obstetricians and Gynaecologists
Disclaimer : The recommendations in this guideline represent the view of NICE, arrived at after careful consideration of the evidence available. When exercising their judgement, professionals are expected to take this guideline fully into account, alongside the individual needs, preferences and values of their patients or service users. The recommendations in this guideline are not mandatory and the guideline does not override the responsibility of healthcare professionals to make decisions appropriate to the circumstances of the individual patient, in consultation with the patient and/or their carer or guardian.
Local commissioners and/or providers have a responsibility to enable the guideline to be applied when individual health professionals and their patients or service users wish to use it. They should do so in the context of local and national priorities for funding and developing services, and in light of their duties to have due regard to the need to eliminate unlawful discrimination, to advance equality of opportunity and to reduce health inequalities. Nothing in this guideline should be interpreted in a way that would be inconsistent with compliance with those duties.
NICE guidelines cover health and care in England. Decisions on how they apply in other UK countries are made by ministers in the Welsh Government , Scottish Government , and Northern Ireland Executive . All NICE guidance is subject to regular review and may be updated or withdrawn.
- Cite this Page National Guideline Alliance (UK). Management of breech presentation: Antenatal care: Evidence review M. London: National Institute for Health and Care Excellence (NICE); 2021 Aug. (NICE Guideline, No. 201.)
- PDF version of this title (2.2M)
In this Page
Other titles in this collection.
- NICE Evidence Reviews Collection
Related NICE guidance and evidence
- NICE Guideline 201: Antenatal care
Supplemental NICE documents
- Supplement 1: Methods (PDF)
- Supplement 2: Health economics (PDF)
Related information
- PMC PubMed Central citations
- PubMed Links to PubMed
Similar articles in PubMed
- Review Identification of breech presentation: Antenatal care: Evidence review L [ 2021] Review Identification of breech presentation: Antenatal care: Evidence review L National Guideline Alliance (UK). 2021 Aug
- Vaginal delivery of breech presentation. [J Obstet Gynaecol Can. 2009] Vaginal delivery of breech presentation. Kotaska A, Menticoglou S, Gagnon R, MATERNAL FETAL MEDICINE COMMITTEE. J Obstet Gynaecol Can. 2009 Jun; 31(6):557-566.
- Review Cephalic version by moxibustion for breech presentation. [Cochrane Database Syst Rev. 2005] Review Cephalic version by moxibustion for breech presentation. Coyle ME, Smith CA, Peat B. Cochrane Database Syst Rev. 2005 Apr 18; (2):CD003928. Epub 2005 Apr 18.
- [Fetal expulsion: Which interventions for perineal prevention? CNGOF Perineal Prevention and Protection in Obstetrics Guidelines]. [Gynecol Obstet Fertil Senol. 2...] [Fetal expulsion: Which interventions for perineal prevention? CNGOF Perineal Prevention and Protection in Obstetrics Guidelines]. Riethmuller D, Ramanah R, Mottet N. Gynecol Obstet Fertil Senol. 2018 Dec; 46(12):937-947. Epub 2018 Oct 28.
- Foetal weight, presentaion and the progress of labour. II. Breech and occipito-posterior presentation related to the baby's weight and the length of the first stage of labour. [J Obstet Gynaecol Br Emp. 1961] Foetal weight, presentaion and the progress of labour. II. Breech and occipito-posterior presentation related to the baby's weight and the length of the first stage of labour. BAINBRIDGE MN, NIXON WC, SMYTH CN. J Obstet Gynaecol Br Emp. 1961 Oct; 68:748-54.
Recent Activity
- Management of breech presentation Management of breech presentation
Your browsing activity is empty.
Activity recording is turned off.
Turn recording back on
Connect with NLM
National Library of Medicine 8600 Rockville Pike Bethesda, MD 20894
Web Policies FOIA HHS Vulnerability Disclosure
Help Accessibility Careers
HinKhoj Dictionary
English Hindi Dictionary | अंग्रेज़ी हिन्दी शब्दकोश
Login or Register to HinKhoj Dictionary

By proceeding further you agree to HinKhoj Dictionary’s Privacy Policy and Term and Conditions .
- Word of the day
Pronunciation
Breech presentation meaning in hindi, definition of breech presentation.
- delivery of an infant whose feet or buttocks appear first
SIMILAR WORDS (SYNONYMS) of Breech presentation:
Hinkhoj english hindi dictionary: breech presentation.
Breech presentation - Meaning in Hindi. Breech presentation definition, pronuniation, antonyms, synonyms and example sentences in Hindi. translation in hindi for Breech presentation with similar and opposite words. Breech presentation ka hindi mein matalab, arth aur prayog
Browse HinKhoj Hindi-English Dictionary by words
Browse by english alphabets, browse by hindi varnamala.

- Pregnancy Classes

Breech Births
In the last weeks of pregnancy, a baby usually moves so his or her head is positioned to come out of the vagina first during birth. This is called a vertex presentation. A breech presentation occurs when the baby’s buttocks, feet, or both are positioned to come out first during birth. This happens in 3–4% of full-term births.
What are the different types of breech birth presentations?
- Complete breech: Here, the buttocks are pointing downward with the legs folded at the knees and feet near the buttocks.
- Frank breech: In this position, the baby’s buttocks are aimed at the birth canal with its legs sticking straight up in front of his or her body and the feet near the head.
- Footling breech: In this position, one or both of the baby’s feet point downward and will deliver before the rest of the body.
What causes a breech presentation?
The causes of breech presentations are not fully understood. However, the data show that breech birth is more common when:
- You have been pregnant before
- In pregnancies of multiples
- When there is a history of premature delivery
- When the uterus has too much or too little amniotic fluid
- When there is an abnormally shaped uterus or a uterus with abnormal growths, such as fibroids
- The placenta covers all or part of the opening of the uterus placenta previa
How is a breech presentation diagnosed?
A few weeks prior to the due date, the health care provider will place her hands on the mother’s lower abdomen to locate the baby’s head, back, and buttocks. If it appears that the baby might be in a breech position, they can use ultrasound or pelvic exam to confirm the position. Special x-rays can also be used to determine the baby’s position and the size of the pelvis to determine if a vaginal delivery of a breech baby can be safely attempted.
Can a breech presentation mean something is wrong?
Even though most breech babies are born healthy, there is a slightly elevated risk for certain problems. Birth defects are slightly more common in breech babies and the defect might be the reason that the baby failed to move into the right position prior to delivery.
Can a breech presentation be changed?
It is preferable to try to turn a breech baby between the 32nd and 37th weeks of pregnancy . The methods of turning a baby will vary and the success rate for each method can also vary. It is best to discuss the options with the health care provider to see which method she recommends.
Medical Techniques
External Cephalic Version (EVC) is a non-surgical technique to move the baby in the uterus. In this procedure, a medication is given to help relax the uterus. There might also be the use of an ultrasound to determine the position of the baby, the location of the placenta and the amount of amniotic fluid in the uterus.
Gentle pushing on the lower abdomen can turn the baby into the head-down position. Throughout the external version the baby’s heartbeat will be closely monitored so that if a problem develops, the health care provider will immediately stop the procedure. ECV usually is done near a delivery room so if a problem occurs, a cesarean delivery can be performed quickly. The external version has a high success rate and can be considered if you have had a previous cesarean delivery.
ECV will not be tried if:
- You are carrying more than one fetus
- There are concerns about the health of the fetus
- You have certain abnormalities of the reproductive system
- The placenta is in the wrong place
- The placenta has come away from the wall of the uterus ( placental abruption )
Complications of EVC include:
- Prelabor rupture of membranes
- Changes in the fetus’s heart rate
- Placental abruption
- Preterm labor
Vaginal delivery versus cesarean for breech birth?
Most health care providers do not believe in attempting a vaginal delivery for a breech position. However, some will delay making a final decision until the woman is in labor. The following conditions are considered necessary in order to attempt a vaginal birth:
- The baby is full-term and in the frank breech presentation
- The baby does not show signs of distress while its heart rate is closely monitored.
- The process of labor is smooth and steady with the cervix widening as the baby descends.
- The health care provider estimates that the baby is not too big or the mother’s pelvis too narrow for the baby to pass safely through the birth canal.
- Anesthesia is available and a cesarean delivery possible on short notice
What are the risks and complications of a vaginal delivery?
In a breech birth, the baby’s head is the last part of its body to emerge making it more difficult to ease it through the birth canal. Sometimes forceps are used to guide the baby’s head out of the birth canal. Another potential problem is cord prolapse . In this situation the umbilical cord is squeezed as the baby moves toward the birth canal, thus slowing the baby’s supply of oxygen and blood. In a vaginal breech delivery, electronic fetal monitoring will be used to monitor the baby’s heartbeat throughout the course of labor. Cesarean delivery may be an option if signs develop that the baby may be in distress.
When is a cesarean delivery used with a breech presentation?
Most health care providers recommend a cesarean delivery for all babies in a breech position, especially babies that are premature. Since premature babies are small and more fragile, and because the head of a premature baby is relatively larger in proportion to its body, the baby is unlikely to stretch the cervix as much as a full-term baby. This means that there might be less room for the head to emerge.
Want to Know More?
- Creating Your Birth Plan
- Labor & Birth Terms to Know
- Cesarean Birth After Care
Compiled using information from the following sources:
- ACOG: If Your Baby is Breech
- William’s Obstetrics Twenty-Second Ed. Cunningham, F. Gary, et al, Ch. 24.
- Danforth’s Obstetrics and Gynecology Ninth Ed. Scott, James R., et al, Ch. 21.
BLOG CATEGORIES
- Can I get pregnant if… ? 3
- Child Adoption 19
- Fertility 54
- Pregnancy Loss 11
- Breastfeeding 29
- Changes In Your Body 5
- Cord Blood 4
- Genetic Disorders & Birth Defects 17
- Health & Nutrition 2
- Is it Safe While Pregnant 54
- Labor and Birth 65
- Multiple Births 10
- Planning and Preparing 24
- Pregnancy Complications 68
- Pregnancy Concerns 62
- Pregnancy Health and Wellness 149
- Pregnancy Products & Tests 8
- Pregnancy Supplements & Medications 14
- The First Year 41
- Week by Week Newsletter 40
- Your Developing Baby 16
- Options for Unplanned Pregnancy 18
- Paternity Tests 2
- Pregnancy Symptoms 5
- Prenatal Testing 16
- The Bumpy Truth Blog 7
- Uncategorized 4
- Abstinence 3
- Birth Control Pills, Patches & Devices 21
- Women's Health 34
- Thank You for Your Donation
- Unplanned Pregnancy
- Getting Pregnant
- Healthy Pregnancy
- Privacy Policy
Share this post:
Similar post.

Episiotomy: Advantages & Complications

Retained Placenta

What is Dilation in Pregnancy?
Track your baby’s development, subscribe to our week-by-week pregnancy newsletter.
- The Bumpy Truth Blog
- Fertility Products Resource Guide
Pregnancy Tools
- Ovulation Calendar
- Baby Names Directory
- Pregnancy Due Date Calculator
- Pregnancy Quiz
Pregnancy Journeys
- Partner With Us
- Corporate Sponsors
- Hindi to English
- English to Hindi
- Spell Checker
Breech मीनिंग : Meaning of Breech in Hindi - Definition and Translation

- हिन्दी से अंग्रेजी
- Spell Check
- breech Meaning
- Similar words
- Opposite words
- Sentence Usages
BREECH MEANING IN HINDI - EXACT MATCHES
Other related words, definition of breech.
- opening in the rear of the barrel of a gun where bullets can be loaded
RELATED SIMILAR WORDS (Synonyms):
Information provided about breech:.
Breech meaning in Hindi : Get meaning and translation of Breech in Hindi language with grammar,antonyms,synonyms and sentence usages by ShabdKhoj. Know answer of question : what is meaning of Breech in Hindi? Breech ka matalab hindi me kya hai (Breech का हिंदी में मतलब ). Breech meaning in Hindi (हिन्दी मे मीनिंग ) is नालपृष्ठ.English definition of Breech : opening in the rear of the barrel of a gun where bullets can be loaded
Search words by Alphabet
Explore shabdkhoj.
ShabdKhoj Type
Advertisements
Meaning summary.
Synonym/Similar Words : rear of tube , rear of barrel
👇 SHARE MEANING 👇

IMAGES
VIDEO
COMMENTS
Breech Birth by Medlineplus 2. Medical terms and definitions during pregnancy and birth by Better Health 3. Breech - series—Types of breech presentation by Medlineplus 4. Breech Pregnancy by Pregnancy birth & baby 5. Breech - series—Complications of breech by Medlineplus 6. Labor and birth by Womenshealth 7.
ब्रीच बेबी क्या होता है?What is breech baby? ब्रीच बेबी, या ब्रीच जन्म (breech birth) का सीधा अर्थ है "गर्भ में उल्टा बच्चा" या "पेट में बच्चे की स्थिति सामान्य से अलग होगा ...
Breech Presentation lecture in hindi || Types of Breech Presentation with Causes and DiagnosisHello friends mai Ranjana swagt krti hu aap sabhi ka apke apne ...
Breech presentation is a common malpresentation in which podalic pole lies over the inlet. In this practical-based Hindi version video, You can watch the ca...
ब्रीच (breech meaning in hindi) जिसमे शिशु का नीचला हिस्सा पहले या पैर नीचे की तरफ हो| यह हमेशा घबराने की बात नहीं क्यूंकि शिशु अपनी पोज़िशन गर्भावस्था के दौरान बदलता ...
#BreechBabyHindi #BreechPositionPregnancy #गर्भ-में-उल्टा-बच्चा #GynaecologistDrDiptiJain#SonographyBreechBaby #UltrasoundBreechPositionONLINE CONSULTATION F...
Breech position in hindi - क्या आप गर्भ में बच्चा उल्टा क्यों होता है, कब होता है, कैसे होता है, कैसे हो जाता है, गर्भ में बच्चे के उल्टा होने के लक्षण, गर्भ में बच्चा उल्टा ...
This can lead to a lack of oxygen to the baby. This can be dangerous for the baby as it may die due to this. The baby's head can get caught in the neck of the womb in vaginal breech delivery ...
Breech presentation refers to the fetus in the longitudinal lie with the buttocks or lower extremity entering the pelvis first. The three types of breech presentation include frank breech, complete breech, and incomplete breech. In a frank breech, the fetus has flexion of both hips, and the legs are straight with the feet near the fetal face, in a pike position. The complete breech has the ...
This pamphlet explains what a breech presentation is, the different types of breech presentation, discusses ECV and provides balanced information related to birth mode options along with visual representations of statistics comparing the perinatal mortality rate between cephalic vaginal birth, VBB and C/S. This pamphlet was also developed in ...
Introduction. Breech presentation of the fetus in late pregnancy may result in prolonged or obstructed labour with resulting risks to both woman and fetus. Interventions to correct breech presentation (to cephalic) before labour and birth are important for the woman's and the baby's health. The aim of this review is to determine the most ...
Overview. Breech presentation is defined as a fetus in a longitudinal lie with the buttocks or feet closest to the cervix. This occurs in 3-4% of all deliveries. The percentage of breech deliveries decreases with advancing gestational age from 22-25% of births prior to 28 weeks' gestation to 7-15% of births at 32 weeks' gestation to 3-4% of ...
Breech presentation - Meaning in Hindi. Breech presentation definition, pronuniation, antonyms, synonyms and example sentences in Hindi. translation in hindi for Breech presentation with similar and opposite words. Breech presentation ka hindi mein matalab, arth aur prayog. Tags for the word Breech presentation:
Presentation refers to the part of the fetus's body that leads the way out through the birth canal (called the presenting part). Usually, the head leads the ...
Breech Births. In the last weeks of pregnancy, a baby usually moves so his or her head is positioned to come out of the vagina first during birth. This is called a vertex presentation. A breech presentation occurs when the baby's buttocks, feet, or both are positioned to come out first during birth. This happens in 3-4% of full-term births.
विवरण. A breech birth is when a baby is born bottom first instead of head first, as is normal. Around 3-5% of pregnant women at term have a breech baby. Due to their higher than average rate of possible complications for the baby, breech births are generally considered higher risk. Breech births also occur in many other mammals such ...
The word or phrase breech presentation refers to delivery of an infant whose feet or buttocks appear first. See breech presentation meaning in Hindi, breech presentation definition, translation and meaning of breech presentation in Hindi. Find breech presentation similar words, breech presentation synonyms. Learn and practice the pronunciation ...
Breech Presentation Ultrasound In Hindi|| Breech Baby in Ultrasound ||Breech Position of baby || This video is all about breech baby and topics involved are:...
A breech birth is when a baby is born bottom first instead of head first, as is normal. Around 3-5% of pregnant women at term (37-40 weeks pregnant) have a breech baby. Due to their higher than average rate of possible complications for the baby, breech births are generally considered higher risk. Breech births also occur in many other mammals such as dogs and horses, see veterinary ...
Frank breech—the baby's buttocks are down and the legs extend straight up in front of the body with the feet up near the head. Complete breech—the baby's buttocks are down with the legs bent at the knees and the feet near the buttocks. Footling or incomplete breech—one or both of the baby's feet are down. Almost all breech babies ...
This video discusses the types of breech presentation, the most common malpresentation, and how to identify them. The various maneuvers employed for breech v...
Breech meaning in Hindi : Get meaning and translation of Breech in Hindi language with grammar,antonyms,synonyms and sentence usages by ShabdKhoj. Know answer of question : what is meaning of Breech in Hindi? Breech ka matalab hindi me kya hai (Breech का हिंदी में मतलब ). Breech meaning in Hindi (हिन्दी मे मीनिंग ) is ...
Hello friends mai Ranjana swagt krti hu aap sabhi ka apke apne channel RANJANA ROCK NURSING me.Friends aaj hm bat karenge COMPLICATION OF BREECH PRESENTATIO...